Résumé
La présence de cellules souches dans le système nerveux central des petits rongeurs adultes est suspectée depuis plus de 40 ans. Toutefois, ce n’est que depuis une vingtaine d’années que la capacité de ces cellules souches à se transformer in situ en neurones a été démontrée, dans deux régions bien identifiées, le gyrus denté de l’hippocampe et le bulbe olfactif. Ce n’est que très récemment que des cellules similaires ont été détectées dans le gyrus denté d’Humains adultes. Des cellules souches ont été transplantées dans des modèles animaux de pathologies nerveuses pour compenser des déficits en neurotransmetteurs (Parkinson) ou en facteurs trophiques (lésions médullaires traumatiques) avec des résultats encourageants mais non décisifs. Des progrès décisifs peuvent être attendus de l’utilisation de cellules souches intrinsèques dont la différenciation pourrait être contrôlée par les outils actuels de la thérapie génique.
Summary
The presence of stem cells in the central nervous system of adult rodents has been suspected some forty years ago. How ever, it is only since two decades that the ability of those cells to give rise to neurons has been demonstrated in two regions of the CNS, the dentate gyrus of the hippocampus and the olfactory bulb. It is only recently that stem cells have been identified in the hippocampus of adult Humans. Stem cells have been transplanted in animal models of Nervous pathologies, to compensate for a deficit in neurotransmitters (Parkinson’s disease) or of trophic factors (Spinal cord injury) with encouraging but not decisive results. Future progresses are expected from the us of intrinsic stem cells whose fate could be controlled thanks to the modern tools of gene therapy.
QUE SONT LES CELLULES SOUCHES ?
Le concept de « cellules souches » a émergé au cours de la dernière décennie au sein de l’arsenal des outils thérapeutiques potentiels des lésions du système nerveux.
La définition d’une cellule souche comporte trois notions :
— Ce sont des cellules qui sont capables de se multiplier indéfiniment — Les cellules souches en se multipliant redonnent des cellules souches — Elles sont totipotentes , c’est-à-dire qu’elles peuvent donner naissance à tous les types de cellules d’un embryon puis d’un futur adulte, y compris aux annexes embryonnaires (placenta, etc.).
Ces cellules souches sont présentes au sein de l’embryon (cellules souches embryonnaires ).
En tant que telles, elles constituent un réservoir potentiel permettant théoriquement de construire un individu entier, ou en tous cas de reconstruire un organe détruit.
COMMENT UNE CELLULE SOUCHE EMBRYONNAIRE DEVIENT-ELLE UNE CELLULE ADULTE ?
Les cellules souches subissent des divisions asymétriques, qui donnent naissance à deux cellules différentes : une autre cellule souche, et une cellule qui a perdu le caractère de totipotence, pour devenir progressivement au gré des divisions multipotente, puis pluripotente, puis progéniteur et enfin précurseur d’une cellule adulte.
Au sein du système nerveux, les cellules souches neurales ont la capacité de donner naissance à tous les types de neurones, ainsi qu’aux cellules gliales, astrocytes et oligodendrocytes.
Au cours des deux dernières décennies, on a découvert progressivement que des cellules souches (ou plus exactement progénitrices) étaient également présentes dans tous les tissus adultes.
Au sein du système nerveux des mammifères adultes, deux régions ont été identifiées depuis longtemps comme contenant des cellules souches neurales : la paroi des ventricules latéraux, où elles constituent la couche sous-ventriculaire ou sousépendymaire [1]. Il a été montré progressivement que ces cellules se multipliaient, qu’elles donnaient naissance à des cellules gliales et des neurones tout au long de la vie chez le rat et la souris [2].
Les cellules de la couche sous-ventriculaire migrent vers la partie antérieure du cerveau, dans le bulbe olfactif, où elles contribuent à former de petits neurones impliqués dans la transmission des messages olfactifs, dont la durée de vie est limitée, et qui se renouvellent pendant toute la vie, comme les récepteurs olfactifs situés dans les fosses nasales.
Les cellules de la base du gyrus denté donnent naissance aux neurones granulaires de l’hippocampe [3] qui sont impliqués dans les phénomènes de mémoire spatiale.
Plus récemment , il a été montré que ces cellules souches, ou progénitrices étaient en fait présentes tout le long de l’ensemble des ventricules du système nerveux, y compris au contact du canal central de la moelle épinière.
Ce n’est que très récemment que l’on a découvert que ces cellules souches étaient également présentes chez les humains adultes [4], dans la région sous-ventriculaire, ou elles contribuent a régénérer le bulbe olfactif [5] et dans l’hippocampe, ou elles peuvent donner naissance à de nouveaux neurones [4].
QUELLES SONT LES POTENTIALITÉS THÉRAPEUTIQUES DES CELLULES SOUCHES ?
En dehors du système nerveux, les cellules souches ont démontré leur capacité thérapeutique depuis de nombreuses années en hématologie pour les thérapies des leucémies et des aplasies médullaires, et plus récemment en cardiologie pour la réparation du myocarde. Dans le premier cas, la moelle osseuse est la source de cellules progénitrices du sang, qui peuvent être transfusées. Dans le deuxième cas, des cellules musculaires se sont intégrées dans un myocarde lésé sans qu’il ait été possible de démontrer absolument si ces cellules se sont différenciées en cellules cardiaques, ou si elles ont permis ou stimulé la différenciation de cellules cardiaques autochtones.
Les stratégies thérapeutiques fondées sur les cellules souches, quels que soient les organes concernés, s’orientent dans deux grandes directions :
— Une thérapie de substitution par greffe de cellules exogènes — Une thérapie de réparation par activation et différenciation de cellules autochtones THÉRAPIES SUBSTITUTIVES
Ces thérapies substitutives font appel, comme nous l’avons vu ci-dessus, à des cellules extérieures au système nerveux, qui sont greffées au niveau d’une lésion pour remplacer des cellules détruites ou endommagées, ou pour favoriser une repousse .
Les travaux expérimentaux conduits chez l’animal ont fait appel à différentes sources de cellules souches ou progénitrices :
— des cellules souches embryonnaires neurales — des cellules souches embryonnaires d’autres tissus — des cellules souches adultes neurales — des cellules souches adultes d’autres tissus
Les cellules souches embryonnaires neurales ont été utilisées principalement dans deux modèles animaux de pathologies humaines : la maladie de Parkinson, et les lésions médullaires traumatiques.
Dans un modèle de maladie de Parkinson, chez le rat, des cellules souches embryonnaires humaines greffées dans le striatum [6] se sont différenciées en neurones dopaminergiques, toutefois en petit nombre, comme ce qui est constaté en culture, et ont partiellement corrigé le déficit fonctionnel (comportement rotatoire induit par les amphétamines). Dans un modèle de primate [7] des résultats similaires ont été constatés, tant sur le plan du comportement que de l’imagerie fonctionnelle. Les auteurs insistent toutefois sur le petit nombre de cellules différenciées en neurones, et sur l’incapacité du tissu hôte à diriger cette différenciation.
Dans des modèles de lésions médullaires, des cellules souches embryonnaires neurales greffées, quel que soit le modèle lésionnel, se sont en majorité différenciées en cellules gliales, astrocytes et oligodendrocytes [8, 9].
Cela implique la nécessité de procéder, avant la transplantation, à la pré- différenciation des cellules souches , afin de leur faire acquérir des caractéristiques moléculaires et cellulaires de cellules précurseurs ou de jeunes neurones, si toutefois tel est le but de la greffe. En revanche, si l’objectif est de favoriser la réparation d’axones démyélinisés à la suite du traumatisme, l’apport d’oligodendrocytes peut s’avérer efficace.
Ce point souligne la nécessité d’évaluer avec le plus grand soin, préalablement à toute intervention thérapeutique, la nature de la réparation à effectuer : étendue de la lésion, état du tissu nerveux sus et sous-jacent, par toutes les techniques disponibles d’imagerie descriptive et fonctionnelle, et d’électrophysiologie.
Dans une stratégie thérapeutique clinique, de telles cellules ne pourraient provenir que d’embryons humains ou d’embryons d’autres espèces « humanisés » ce qui pose actuellement une série de problèmes éthiques et techniques complexes.
Les cellules souches embryonnaires ou adultes d’autres tissus constituent des sources potentielles très significatives. Des travaux récents [10, 11] ont montré que des cellules souches isolées à partir de moelle osseuse adulte, de muscle adulte ou même de peau, pouvaient, après avoir été greffées dans le système nerveux, se différencier en cellules neurales. Ces résultats, encore controversés, ouvrent la porte à des stratégies de transplantation autologue, similaires à celles réalisées pour réparer des lésions myocardiques. Enfin, une source alternative d’un grand intérêt est constituée par des cellules de cordon ombilical [12].
L’utilisation de cellules souches neurales adultes pose d’autres problèmes. Le principal est celui de l’approvisionnement. Qu’il s’agisse d’autogreffe ou d’homogreffe, comment imaginer isoler des cellules souches neurales à partir du système nerveux d’un humain adulte sans entraîner un traumatisme lésionnel considérable ? Le problème pourrait être résolu par l’utilisation de cellules animales humanisées, mais cet objectif est encore lointain. Par ailleurs, il semble que ces cellules souches, ou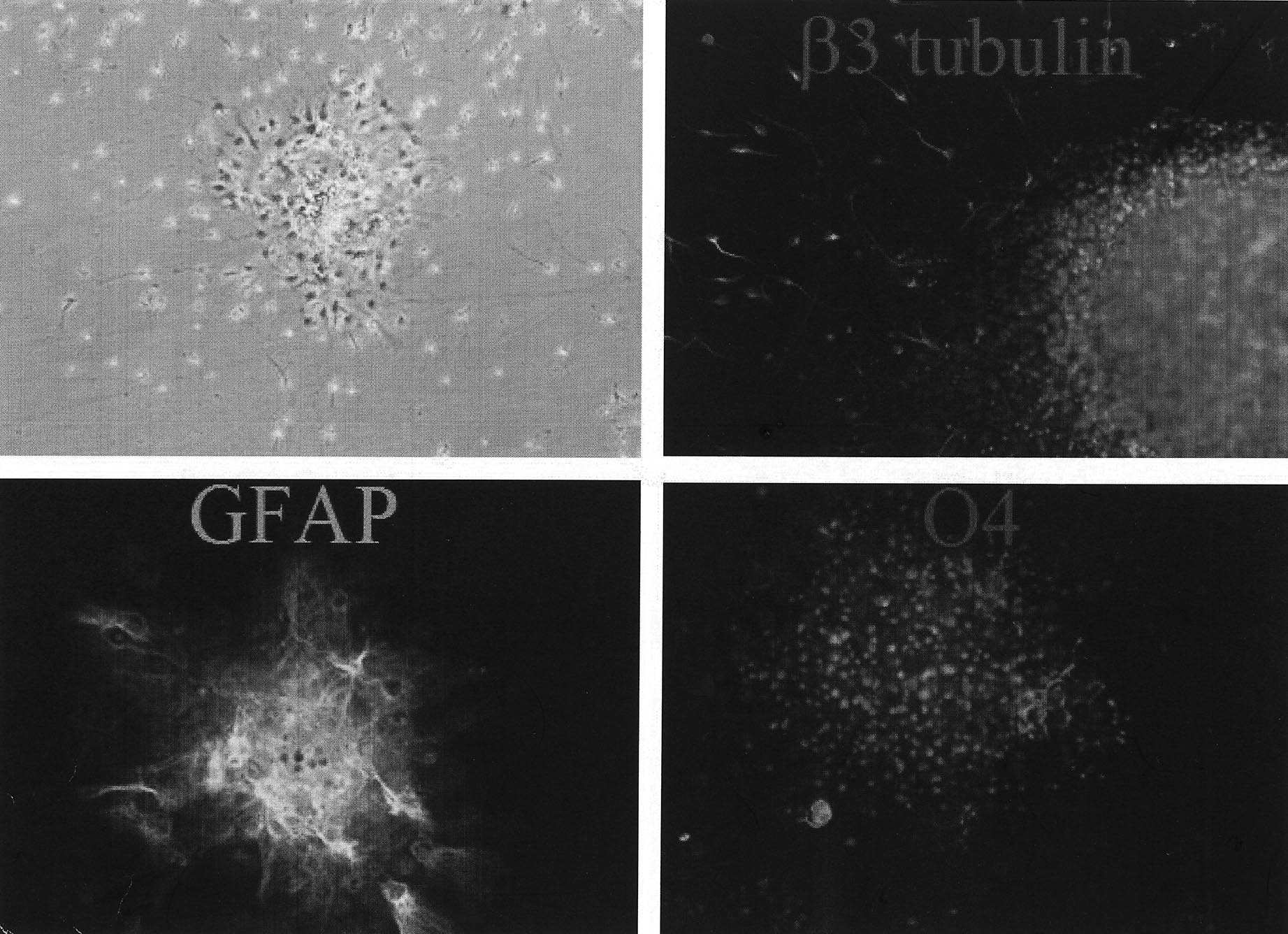
Différenciation in vitro de cellules souches neurales (neurosphères ). En haut à gauche, microscopie en contraste de phase. En haut à droite, détection du marqueur neuronal Beta3-tubuline. En bas à gauche, détection du marqueur astrocytaire GFAP. En bas à droite, détection du marqueur oligodendrocytaire O4.
progénitrices adultes, se distinguent des cellules embryonnaires en ce qu’elles seraient dépositaires d’une information « positionnelle », qui les rendraient éventuellement impropres à se différencier en neurones autres que ceux des régions du système nerveux dont elles sont originaires.
Dans le cadre précis d’une thérapie substitutive appliquée, par exemple, à une lésion médullaire traumatique, cette approche peut viser deux objectifs :
— Apporter à une moelle épinière sous-lésionnelle l’équivalent d’une information supraspinale essentielle pour la réalisation d’une fonction. C’est le cas par exemple du contrôle de la locomotion, dont l’opérateur est le centre locomoteur lombaire, pour lequel le neurotransmetteur sérotonine est indispensable. Des greffes de neurones sérotoninergiques embryonnaires réalisées chez des rats adultes paraplégiques, sous le niveau de la lésion, ont rétabli une locomotion réflexe, quand elles étaient réalisées au niveau lombaire [13] et un contrôle des fonctions génitales et urinaires quand elles étaient réalisées au niveau sacré [14].
L’utilisation de tels neurones embryonnaires humains en grande quantité étant impossible, pour des raisons éthiques et techniques, on pourrait envisager d’utiliser dans ce contexte des cellules souches neurales pré-différenciées en précurseurs de neurones sérotoninergiques [15]. Une telle éventualité a déjà été testée positivement à partir de cellules souches embryonnaires de singe [16].
— Apporter à une moelle épinière lésée des cellules neurales non neuronales susceptibles de favoriser une régénération in situ . Des astrocytes immatures (cellules gliales radiaires) pourraient favoriser la repousse d’axones lésés [17, 18] alors que des oligodendrocytes pourraient remyéliniser ces mêmes axones [8].
De telles approches, qui ont fait l’objet de nombreux travaux expérimentaux chez l’animal, ne sont pas pour autant directement transposables en stratégies thérapeutiques. Une restriction notable est constituée par le risque de transformation tumorale de cellules souches greffées [19, 20]. Une autre restriction concerne le devenir à long terme des cellules greffées. L’expérimentation animale se déroule, au plus, sur un ou deux ans. Peut-on extrapoler raisonnablement à quelques décennies, s’agissant d’une approche clinique ?
THÉRAPIES RÉPARATRICES INTRINSÈQUES
La présence de cellules souches au sein du système nerveux central des mammifères adultes ouvre une voie thérapeutique inédite et particulièrement élégante pour la thérapie des lésions traumatiques du système nerveux central. Comment ne pas imaginer en effet une auto-réparation par les cellules souches résidentes ? Cette approche couperait court à tous les problèmes posés par les transplantations, rejet, tumorisation, etc. Toutefois, cette possibilité théorique se heurte à de nombreux obstacles, concernant en particulier les lésions médullaires.
Tout d’abord, si des cellules souches ont été détectées dans la moelle épinière des rongeurs nouveaux-nés et adultes [21, 22], il n’existe à ce jour aucune évidence que ces cellules souches puissent se différencier in situ en neurones, oligodendrocytes ou astrocytes à la demande, comme on peut l’obtenir in vitro dans des conditions de culture parfaitement maîtrisées.
Ensuite, même si la probabilité est non négligeable, il n’existe aucune preuve de la présence de telles cellules dans une moelle épinière humaine adulte.
Il n’en demeure pas moins qu’une telle éventualité constituerait une stratégie d’un grand intérêt. Les données existant pour d’autres régions du système nerveux central, comme la zone sub-ventriculaire, [23, 24] indiquent que des lésions pratiquées dans des zones voisines, chez des animaux nouveau-nés ou chez des adultes, entraînent des réactions importantes de cette zone, en termes de prolifération et de différenciation neuronale. L’expérience acquise en termes de contrôle de la prolifé- ration et de différenciation de cellules souches in vitro pourrait être utilisée fructueu-
sement pour diriger in situ ces paramètres dans une optique réparatrice. Cette voie est porteuse d’un grand avenir, mais cet avenir est encore lointain.
THÉRAPIE PAR CELLULES SOUCHES, RÊVE OU RÉALITÉ ?
L’histoire contemporaine de la médecine est parcourue de théories brillantes et de solutions inédites qui n’ont pas résisté à la dure réalité des faits cliniques. Il en fut ainsi récemment de la thérapie génique, dont les possibilités théoriques sont immenses, mais qui peine à s’imposer, dans un domaine aussi évident à priori que celui de l’hématologie. Les principes et les vecteurs en sont largement éprouvés chez l’animal, les pathologies sont incontournables, et pourtant la nature rebelle échappe à la rigueur des lois de la biologie. En serait-il de même pour la thérapie cellulaire du système nerveux par cellules souches ? Le recul dont nous disposons dans le domaine de l’hématologie inclinerait à l’optimisme ; les transplantations de moelle osseuse se comptent par dizaines de milliers, sans accidents notables. Par ailleurs, les dizaines de transplantations de cellules nerveuses embryonnaires de patients atteints de maladie de Parkinson n’ont pas entraîné d’incidents notables, s’ils n’ont souvent pas eu d’effets décisifs.
Ces deux écueils, danger et inefficacité, tracent pour les futurs thérapeutes une voie étroite.
De nombreux travaux précliniques sont encore nécessaires pour comprendre et maîtriser la biologie des cellules souches. Contrôler leur prolifération, diriger leur différenciation, qu’il s’agisse de cellules greffées ou de cellules indigènes n’est pas encore à notre portée. Toutefois, dans ce domaine, les progrès vont vite. Le séquençage du génome, le screening de masse au niveau du transcriptome et du protéome, apportent tous les jours des données plus nombreuses sur les gènes qui contrôlent ces cellules, leur transcription et leur traduction. Il importe toutefois de ne pas considérer comme définitivement acquis et universellement applicables les résultats obtenus in vitro , dans le milieu simplifié et rigoureusement contrôlé d’une chambre de culture. L’expérimentation animale, dans des espèces appropriées, quelle qu’en soit la lourdeur et l’apparente imprécision, doit immanquablement venir conforter les résultats obtenus in vitro . On peut raisonnablement anticiper qu’à ce prix l’utilisation thérapeutique des cellules souches dans le système nerveux central sera plus qu’une mode éphémère.
REMERCIEMENTS
Merci à J.Ph. Hugnot et à L. Deleyrolle pour le don gracieux des illustrations de cette communication, et l’IRME, Verticale et Demain Debout qui soutiennent leurs travaux sur les cellules souches neurales.
BIBLIOGRAPHIE [1] ALTMAN J. — Autoradiographic investigation of cell proliferation in the brains of rats and cats.
Anatomical. Record. , 1963, 145 , 573-591.
[2] PRIVAT A., LEBLOND C.P. — the subependymal layer and neighboring region in the brain of the young rat . J. Comp. Neurol. , 1972, 146 , 277-302.
[3] GUENEAU G., PRIVAT A., DROUET J., COURT L. — Subgranular zone of the dentate gyrus of young rabbits as a secondary matrix.A high resolution autoradiographic study. Dev. Neurosc. , 1982, 5 , 345-358.
[4] GAGE FH. — Mammalian neural. Stem. cells.
Science , 2000, 287 , 1433-1438.
[5] BEDARD A., PARENT A. (2004) —Evidence of newly generated neurons in the human olfactory bulb. Brain Res. Dev. Brain. Res. , 151 , 159-168.
[6] BEN-HUR T., IDELSON, PERA M., REINHARTZ E., ITZIK A., REUBINOFF BE. — Transplantation of human embryonic stem cells-derived neural progenitors improves behavioral deficit in Parkinsonian rats. Stem. cells. , 2004, 22 , 1246-1255.
[7] TAGAKI Y., TAKAHASHI J. et al. — Dopaminergic neurons generated from monkey embryonic stem cells function in a Parkinson primate model.
J. Clin. Invest. , 2005, 115 , 102-109.
[8] LIU, QU Y., STEWART TJ., HOWARD MJ., CHAKRABORTTY S., HOLEKAMP T.F., MC DONALD JW.
— Embryonic stem cells differentiate into oligodendrocytes and myelinate in culture after spinal cord transplantation. PNAS , 2000, 97 , 6126-6131.
[9] CAO QL., HOWARD RM., DENNISON JB., WHITTEMORE SR. — Differentiation of engrafted neuronal-restricted precursor cells is inhibited in the traumatically injured spinal cord. Exp.
Neurol. , 2002, 177 , 349-359.
[10] HERMANN A., GASTL R., LIEBAU R., POPA MO., FIEDLER J., BOEHM BO., MAISEL M., LERCHER B., SCHWARTZ J., BRENNER R., STORCH A. — Efficient generation of neural stemcell-like cells from adult bone marrow stromal cells . J. Cell. Sci. , 2004, 117 , 4411-4422.
[11] JOANNIDES A., GAUGHWINP, SCHWIENING C., MAJED H., STERLING J., COMPSTON A., CHANDRA S. — Efficient generation of neural precursors from adult human skin : astrocytes promote neurogenesis from skin-derived stem cells. Lancet , 2004, 364 , 172-178.
[12] JEONG JA., GANG EJ., HONG SH., HWANG SH., KIM SW., YANG IH., AHN C., HAN H., KIM S.
— Rapid neuronal differentiation of human cord blood-derived mesenchymal stem cells.
Neuroreport 2005, 15 , 1731-1734.
[13] GIMENEZ Y., RIBOTTA M., PROVENCHER J., FERABOLI-LOHNHERR D., ROSSIGNOL S., PRIVAT A., ORSAL D. — Activation of locomotion in adult chronic spinal rats is achieved by transplantation of embryonic raphe cells reinnervating a precise lumbar level. J. Neurosci. , 2000, 20 , 5144-5152.
[14] PRIVAT A., MANSOUR H., GEFFARD M. — Transplantation of fœtal serotonin neurons into the transacted spinal cord of adult rats : morphological development and functional influence.
Prog. Brain. Res. , 1998, 78 , 155-166.
[15] GIMENEZ Y., RIBOTTA M., PRIVAT A. — Biological interventions for spinal cord injury.
Curr.
Opin. Neurol. , 1998, 11 , 647-654.
[16] SALLI U., REDDY AP., SALLI N., LU NZ., KUO HC., PAU FK., WOLF DP., BETHEA CL. — Serotonin neurons derived from rhesus monkey embryonic stem cells : similarities to CNS serotonin neurons. Exp. Neurol. , 2004, 188 , 351-364.
[17] MENET V., PRIETO M., PRIVAT A., GIMENEZ Y., RIBOTTA M. — Axonal plasticity and functional recovery after spinal cord injury in mice deficient in both glial fibrillary acid protein and vimentin genes. PNAS , 2003, 100 , 8999-9004.
[18] PFEIFER K., VROEMEN M., BLESCH A., WEIDNER N. — Adult neural progenitor cells provide a permissive guiding substrate for corticospinal axons growth following spinal cord injury. Eur. J.
Neurosc. , 2004, 20 , 1695-1704.
[19] WANG Y., BAI Y., LI X., HU Q., LIN C., XIAO Z., LIU Y., XU J., SHEN L., LI L. — Fetal human neural progenitors can be the target for tumor transformation. Neuroreport , 2004, 15 , 1907- 1912.
[20] UCHIDA K., MUKAI M., OKANO H., KAWASA T. — Possible oncogenicity of subventricular zone neural stem cells : Case report. Neurosurgery , 2004 , 55 , 977-978.
[21] LANG B., LIU HL., LIU R., FENG GD., JIAO X.Y., JU G. — Astrocytes in injured rat spinal cord may acquire the potential of neural stem cells. Neuroscience , 2004, 128 , 775-783.
[22] TZENG SF. — Neural progenitors isolated from newborn rat spinal cords differentiate into neurons and astroglia. J. Biomed. Sci. , 2002, 9 , 10-16.
[23] PLANE JM., LIU R, WANG TW., SILVERSTEIN FS., PARENT JM. — Neonatal hypoxic-ischemic injury increases forebrain subventricular zone neurogenesis in the mouse. Neurobiol. Dis. , 2004, 16 , 585-95.
[24] SALMAN H., GHOSH P, KERNIE SG. — Subventricular zone neural stem cells remodel the brain following traumatic injury in adult mice. J. Neurotrauma. , 2004, 21 , 283-292.
DISCUSSION
M. René MORNEX
Sur vos premiers clichés, les zones concernées par l’existence des cellules « souches » comportaient une zone évoquant l’hypothalamus sur laquelle vous n’avez pas fait de commentaire. Pouvez-vous en dire plus ?
Il s’agit de l’éminence médiane, dans laquelle il y a également, comme dans la paroi des ventricules, des phénomènes prolifératifs avec des cellules précurseurs.
Mme Monique ADOLPHE
Où en est-on des moyens d’activation des cellules quiescentes avec, comme finalité, la biothérapie ?
Les cellules précurseurs quiescentes pourraient être activées grâce a des vecteurs viraux ciblés porteurs de gènes codant pour les facteurs de croissance dont nous identifions les rôles in vitro sur des neurosphères obtenues à partir des mêmes zones.
M. François-Bernard MICHEL
Pouvez-vous faire, s’il vous plaît, deux commentaires relatifs aux cellules souches neurales :
Quel est leur rôle éventuel pour suppléer l’apoptose physiologique des neurones cérébraux ?
Que pouvez-vous dire à propos de leur effet reconstructeur après sections médullaires ?
Il existe fort probablement chez l’homme, et cela a été démontré chez l’animal, des cellules précurseurs au sein du cortex adulte. Elles ne sont pas activées dans des conditions
physiologiques normales, et les quelques éléments dont nous disposons concernant des circonstances pathologiques (AVC, Trauma) semblent indiquer qu’elles se différencient au moins majoritairement sinon exclusivement en astrocytes. Dans le contexte des lésions médullaires, nous nous efforçons actuellement d’identifier dans la moelle humaine adulte des cellules précurseurs, de les cultiver et d’identifier les facteurs qui leur permettraient de se différencier dans les phénotypes recherchés : neurones sérotoninergiques, motoneurones, correspondant aux affections sur lesquelles nos travaillons (lésions traumatiques, SLA.) ?
M. Jacques BATTIN
Les cellules mitrales olfactives ont été citées parmi les premières cellules neurales ayant un pouvoir de régénération. Qu’en est-il aujourd’hui, sachant que certains humains (dégustateurs) ont une olfaction-dégustation très performante ?
Les neurones granulaires du bulbe olfactif se renouvellent chez l’homme, la preuve vient d’en être apportée récemment par le groupe canadien de Bédard. Cette démonstration n’a pas été apportée à l’heure actuelle pour les cellules mitrales.
* Inserm U583, Institut des neurosciences, 80 rue Augustin Eloi, 34295 Montpellier cedex. Tirés-à-part : Professeur Alain PRIVAT, même adresse. Article reçu et accepté le 21 mars 2005.
Bull. Acad. Natle Méd., 2005, 189, no 4, 605-614, séance du 5 avril 2005


