Résumé
Les tumeurs (neuro) endocrines sont rares mais leur incidence, en augmentation, pourrait être sous estimée. Leur pronostic est variable et dépend de leur type, de l’organe concerné, de la présence ou non de métastases viscérales, et du degré de différenciation. Le diagnostic repose essentiellement sur l’imagerie qui a fait des progrès majeurs au cours de ces dernières années. Les différentes techniques doivent être utilisées conjointement pour réaliser un bilan complet, permettant d’évaluer le pronostic et de guider la décision thérapeutique. La prise en charge associe les traitements symptomatiques (par exemple les anti sécrétoires) et la chirurgie qui doit être la plus complète possible, même au stade de métastases. D’autres techniques sont envisageables en deuxième intention ou si la chirurgie est impossible (chimiothérapie, embolisation/chimioembolisation, radiofréquence..). Des progrès sont attendus avec l’utilisation de la radiothérapie métabolique et des thérapies ciblées.
Summary
Neuroendocrine tumors are rare but their incidence is increasing and might be underestimated. The prognosis is highly variable and depends on the tumor type, its location, metastatic status, and the degree of differentiation. The diagnosis relies primarily on imaging methods. Various investigations must be combined for accurate staging, prognostication and decisionmaking. Current management combines symptomatic treatment (with antisecretory drugs for example) and surgery, which must be as comprehensive as possible, even when metastases are present. Second-line treatment options include chemotherapy, embolization, chemoembolization and radio-frequency therapies. Upcoming targeted therapies and metabolic radiotherapy should improve these patients’ prognosis.
DÉFINITION
Les tumeurs (neuro) endocrines (TNE) sont un groupe de tumeurs composées de cellules ayant un phénotype commun, caractérisé par l’expression de marqueurs protéiques généraux, au premier rang desquels les chromogranines, et éventuellement par des produits de sécrétion spécifiques, ce qui ne préjuge pas d’une origine embryologique commune. Elles expriment des protéines de structure au niveau des granules de sécrétion (CgA) et des vésicules (synaptophysine), communes aux neurones et aux cellules endocrines. Elles englobent les tumeurs endocrines (TE) dérivées de l’endoderme (GEP) et les tumeurs dérivées du neuroectoderme (carcinome médullaire de la thyroïde, phéochromocytome). Seules les TE GEP seront abordées ici. Elles partagent des caractéristiques communes: capacité de sécrétion hormonale, multiplicité des marqueurs biologiques, associations possibles à des syndromes de prédisposition etc.
ÉPIDÉMIOLOGIE
Les TNE sont considérées comme rares. Leur incidence, qui croît avec l’âge, est estimée à environ 1/100 000 en France avec une légère prédominance masculine [1].
Cependant leur incidence est en augmentation constante. Une étude américaine récente [2] a montré que l’incidence ajustée sur l’âge était passée de 1,09 / 100 000 en 1973 à 5,25 / 100 000 en 2004 (Figure 1), ce qui représente une prévalence actuelle de 35 / 100 000.
La fréquence varie également en fonction de la localisation. Parmi les tumeurs digestives, les plus fréquentes sont les tumeurs intestinales, puis rectales et pancréatiques [2]. L’âge moyen au diagnostic se situe aux alentours de 67 ans chez l’homme et 65 ans chez la femme (Lepage Gut 2004).
PRONOSTIC
Globalement les taux de survie sont de 50 % à cinq ans et 40 % à dix ans [3]. Mais ces chiffres cachent des disparités importantes. En effet, le pronostic varie largement en fonction :
• Du degré de différentiation, principal facteur pronostique, avec une survie à cinq ans de 4,5 % pour les tumeurs peu différenciées versus 55 % pour les tumeurs bien différenciées (figure 2) [3] ;
• De la localisation avec par exemple un pronostic plus favorable pour les tumeurs intestinales que pour les tumeurs pancréatiques [4] ;
Fig. 1. — Incidence des tumeurs neuro endocrines aux États-Unis entre 1973 et 2004 [2].
Fig. 2. — Survie relative des tumeurs endocrines digestives malignes en fonction de la différenciation [3] : moyenne et IC à 95 %.
• Du type de tumeur : parmi les tumeurs pancréatiques, la survie à cinq ans est plus élevée pour les insulinomes que pour les gastrinomes [3] ;
• De la présence ou non de métastases viscérales : survie à cinq ans > 80 % en l’absence de métastases hépatiques versus 36 à 40 % en cas de métastases. Or le diagnostic est souvent fait à un stade avancé.
Il s’agit donc d’un groupe de tumeurs hétérogènes, dont l’évolution est globalement lente mais variable d’un individu à l’autre.
DIAGNOSTIC
L’anatomopathologie et les techniques d’immuno-histochimie permettent une caractérisation précise du type de tumeur selon leurs marqueurs spécifiques. Mais la détection des TE GEP repose essentiellement sur l’imagerie dont les techniques ont progressé de façon très sensible au cours des dernières années. L’objectif de l’imagerie est de faire le diagnostic mais aussi le bilan d’extension de la tumeur de façon à guider la thérapeutique et enfin d’évaluer la réponse au traitement. Les différentes techniques sont complémentaires et doivent être utilisées conjointement. On dispose schématiquement de trois types d’imagerie :
— L’endoscopie qui joue un rôle fondamental dans les tumeurs du tube digestif hautes ou basses. On peut y ajouter l’échoendoscopie qui permet de détecter avec une grande sensibilité les petites tumeurs pancréatiques, encore invisibles au scanner et/ou à l’IRM. Quant à la vidéocapsule son utilisation est encore limitée mais devrait se développer dans l’avenir, notamment dans le cadre du bilan des saignements digestifs occultes.
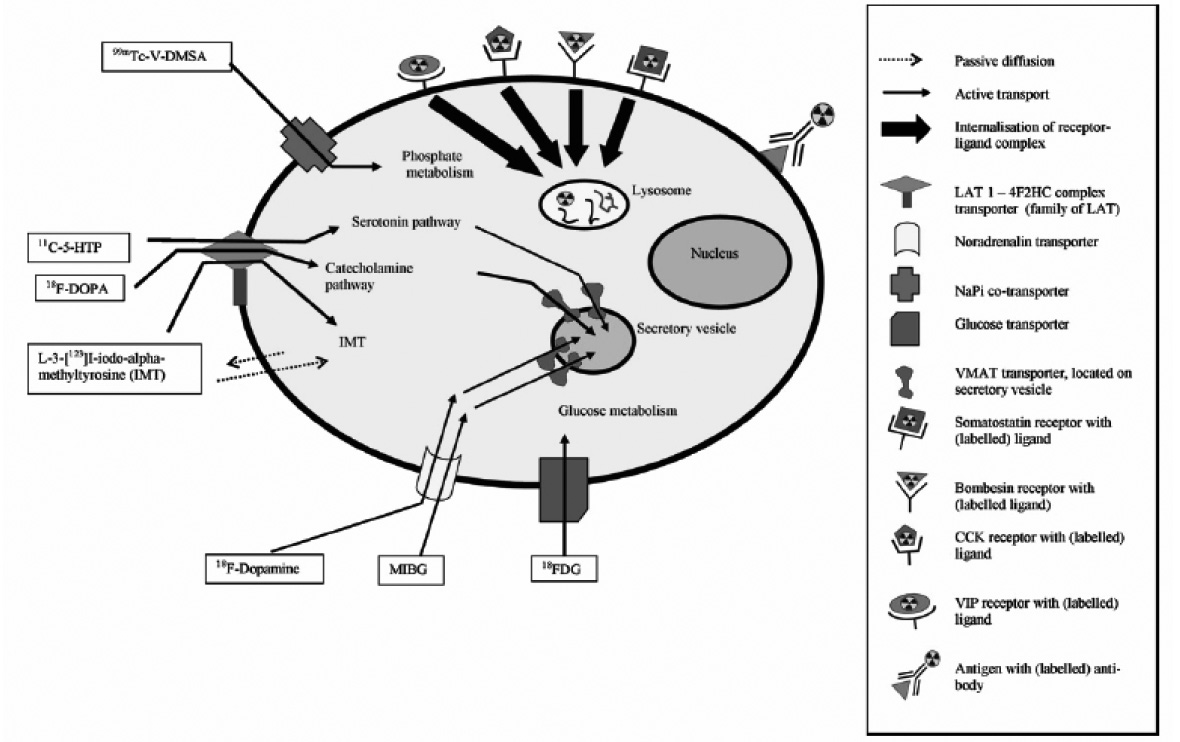
— Les techniques de médecine nucléaire : il s’agit essentiellement de l’octréoscan®, technique reposant principalement sur le marquage des récepteurs 2 et 5 de la somatostatine (SMS), qui permet de détecter la tumeur primitive et les métastases. Il est performant dans la détection des tumeurs carcinoïdes du tube digestif, moins dans d’autres sites, et permet d’évaluer l’intérêt potentiel d’une thérapie ciblée par analogue de la somatostatine marqué. D’autres techniques d’imagerie moléculaire reposent sur le principe de la captation par les cellules tumorales de traceurs marqués et permettent de coupler diagnostic et traitement. On peut utiliser des analogues peptidiques se fixant sur leurs récepteurs, des anticorps monoclonaux ou diverses voies métaboliques, représentées sché- matiquement sur la figure 3 [5] :
• Les analogues peptidiques sont représentés principalement par différents analogues de la SMS, et encore en expérimentation par le GLP-1, la CCK, la gastrine [6]. Plusieurs isotopes sont envisageables pour les marquer ; les résultats obtenus avec le Gallium 68 semblent encourageants et il pourrait prendre dans l’avenir une place importante à côté des marqueurs plus traditionnels tels que l’Indium 111 ou en TEP le 18 F-FDG [7].
Fig. 3. — Représentation schématiques des différentes voies métaboliques permettant la visualisation et / ou le traitement des tumeurs neuroendocrines [5].
• Les voies métaboliques des cellules (neuro) endocrines peuvent être utilisées grâce à la scintigraphie MIBG quand il s’agit d’amines ou à la TEP F18 Dopa dans les tumeurs carcinoïdes [8].
— La radiologie : Tomodensitométrie et IRM. La tomodensitométrie est l’examen de référence puisqu’il permet une visualisation complète du thorax et de l’abdomen. Mais il est insuffisant pour la détection des tumeurs de petite taille. Des améliorations techniques récentes ont néanmoins augmenté sa sensibilité :
l’apport des multidétecteurs a permis d’améliorer la résolution spatiale et la détection de l’hypervascularisation tumorale ; le scanner de perfusion pourrait apporter aussi un bénéfice certain car on a montré une bonne concordance entre la mesure du flux sanguin et la microvascularisation intratumorale (d’Assignies 2009).
Pour l’IRM, les progrès viennent notamment de l’IRM de diffusion qui est une imagerie fonctionnelle, sans produit de contraste, reposant sur la visualisation des mouvements de l’eau à l’échelle microscopique. Avec cette technique, les lésions malignes et inflammatoires qui provoquent une restriction des mouvements de diffusion en raison de la prolifération cellulaire, se traduisent par un hypersignal persistant. L’association des séquences de diffusion aux séquences conventionnelles améliore la détection des lésions métastatiques et permet de mieux caractériser les lésions bénignes (kystes, angiomes). On notera que les techniques d’IRM conven- tionnelle sont plus performantes que la tomodensitométrie et l’octreoscan® dans la recherche des métastases hépatiques des tumeurs gastroentéropancréatiques bien différenciées [9].
TRAITEMENT
La prise en charge repose d’abord sur une chirurgie, la plus étendue possible, même au stade de métastases compte tenu du faible potentiel évolutif de ces tumeurs.
Lorsque la chirurgie est impossible ou insuffisante, de nombreuses thérapeutiques médicales sont possibles dont des chimiothérapies diverses utilisées depuis plusieurs années. On peut également envisager l’embolisation et/ou la chimioembolisation des métastases hépatiques.
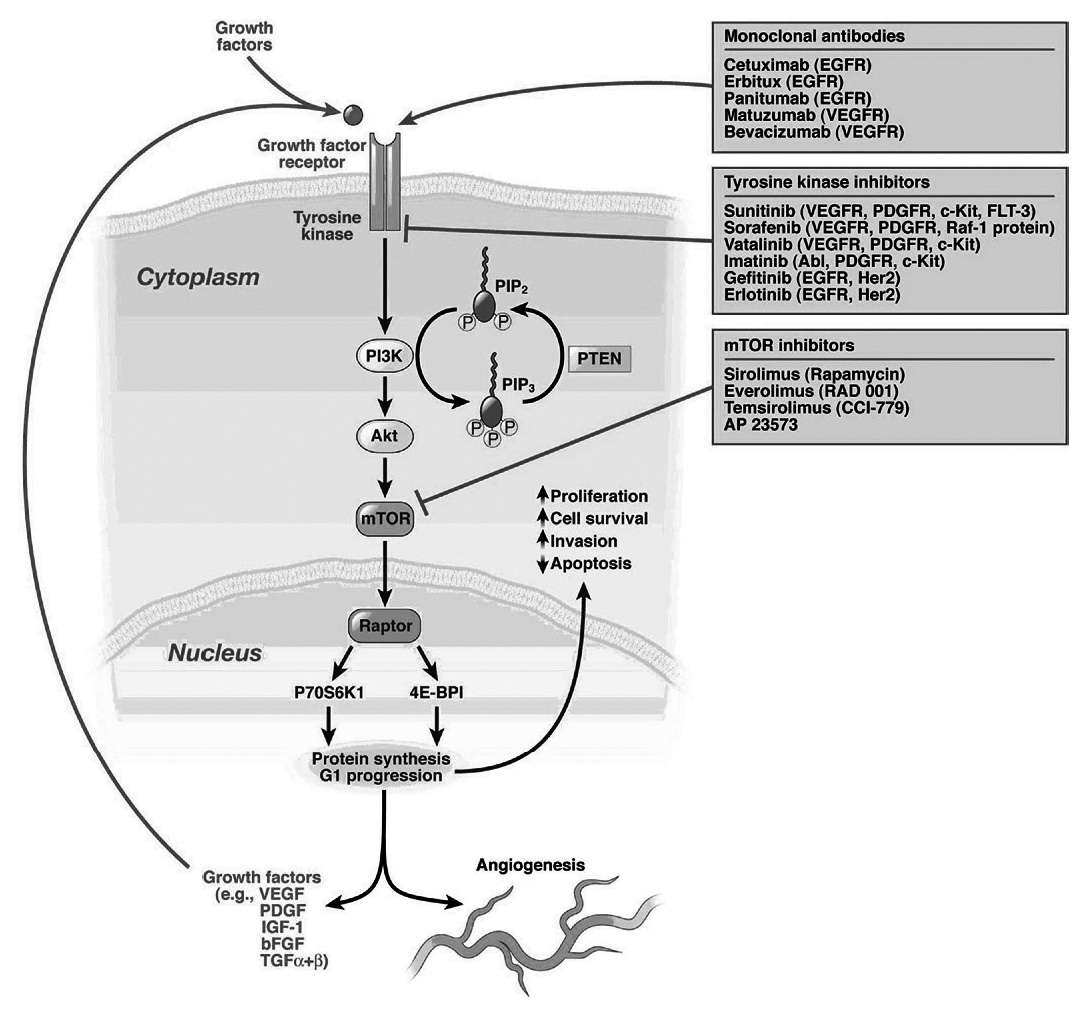
Mais les progrès viennent actuellement plus des thérapies ciblées que de la chimiothérapie conventionnelle. Leur place reste à définir, associée ou non à la chimio.
conventionnelle ou la précédant. Les plus utilisées sont des molécules anti angiogé- niques agissant sur le VEGF ou ses récepteurs (bevacizumab, sunitinib et sorafenib) [10, 11]. D’autres voies cellulaires peuvent être ciblées comme PI3K/AKT/mTOR avec l’everolimus qui inhibe mTOR [12] et que l’on utilise en monothérapie ou en association avec l’octréotide LAR. Enfin il a été montré très récemment que l’octréotide LAR utilisé jusqu’à présent pour réduire les symptômes des tumeurs GEP avait aussi un effet anti tumoral chez des patients présentant des tumeurs de l’intestin moyen bien différentiées fonctionnelles ou non, métastatiques ou inopérables [13]. Cependant, la supériorité de l’octréotide LAR sur le placebo n’a été observée que chez les patients ayant un envahissement métastatique hépatique inférieur ou égal à 10 %.
Une autre stratégie thérapeutique repose sur les thérapies radiomarquées des diffé- rents peptides susceptibles de se fixer sur les récepteurs des cellules tumorales : il s’agit essentiellement à l’heure actuelle des analogues marqués de la SMS, en particulier le 177Lu-DOTA-octreotate. Ce type de molécule entraine une amélioration des symptômes, prolonge la survie et améliore la qualité de vie [14].
REMERCIEMENTS
Je remercie le Pr Philippe Bouchard d’avoir organisé cette session qui permet de faire connaître le GTE (Groupe Francophone d’Études des Tumeurs Endocrines) ainsi que le Pr Jean Cambier pour lequel j’ai une affection toute particulière.
Fig. 4. — Multiplicité des thérapies ciblées selon les voies cellulaires [10].
BIBLIOGRAPHIE [1] Lepage C. et al . — Incidence and management of malignant digestive endocrine tumours in a well defined French population.
Gut . 2004, 53(4), p. 549-53.
[2] Yao J.C. et al. — One hundred years after ‘‘ carcinoid ’’: epidemiology of and prognostic factors for neuroendocrine tumors in 35,825 cases in the United States.
J. Clin. Oncol. , 2008, 26(18), p. 3063-72.
[3] Lepage C., Rachet B., Coleman M.P. — Survival from malignant digestive endocrine tumors in England and Wales: a population-based study. Gastroenterology , 2007, 132(3) , p. 899-904.
[4] Lepage C. et al . — European disparities in malignant digestive endocrine tumours survival. Int.
J. Cancer , 2009.
[5] Koopmans K.P. et al . — Molecular imaging in neuroendocrine tumors: molecular uptake mechanisms and clinical results.
Crit. Rev. Oncol. Hematol ., 2009, 71(3) , p. 199-213.
[6] Reubi J.C, Maecke H.R. — Peptide-based probes for cancer imaging.
J. Nucl. Med. , 2008, 49(11) , p. 1735-8.
[7] Khan M.U. et al. — Clinical indications for Gallium-68 positron emission tomography imaging.
Eur. J. Surg. Oncol. , 2009, 35(6) , p. 561-7.
[8] Koopmans K.P. et al. — Staging of carcinoid tumours with 18F-DOPA PET: a prospective, diagnostic accuracy study.
Lancet Oncol ., 2006, 7(9) , p. 728-34.
[9] Dromain C. et al . — Detection of liver metastases from endocrine tumors: a prospective comparison of somatostatin receptor scintigraphy, computed tomography, and magnetic resonance imaging. J. Clin. Oncol ., 2005, 23(1) , p. 70-8.
[10] Metz D.C., Jensen R.T. — Gastrointestinal neuroendocrine tumors: pancreatic endocrine tumors. Gastroenterology , 2008, 135(5) , p. 1469-92.
[11] Dreyer C., Raymond E., Faivre S. — [Targeted therapies and their indications in solid neoplasias]. Rev. Med. Interne , 2009, 30(5) , p. 416-24.
[12] Yao J.C. et al. — Daily oral everolimus activity in patients with metastatic pancreatic neuroendocrine tumors after failure of cytotoxic chemotherapy: a phase II trial.
J. Clin. Oncol., 28(1) , p. 69-76.
[13] Rinke A. et al. — Placebo-controlled, double-blind, prospective, randomized study on the effect of octreotide LAR in the control of tumor growth in patients with metastatic neuroendocrine midgut tumors: a report from the PROMID Study Group. J. Clin. Oncol ., 2009, 27(28) , p.
4656-63.
[14] Ansquer C., Kraeber-Bodere F., Chatal J.F. — Current status and perspectives in peptide receptor radiation therapy. Curr. Pharm. Des ., 2009, 15(21) , p. 2453-62.
DISCUSSION
M. Claude DREUX
A côté des remarquables avancées de l’imagerie, quel est l’intérêt actuel des dosages biochimiques ou immunologiques des neuromédiateurs (sérotonine, catécholamines…) ou des neuropeptides dans le diagnostic et le pronostic des tumeurs neuro-endocrines ?
L’objectif est effectivement diagnostique, plus rarement pronostique mais surtout la cinétique de ces marqueurs permet de rechercher une récidive, une extension métastatique, et d’évaluer la rapidité de la progression, et partiellement l’efficacité d’un traitement.
M. René MORNEX
Ma remarque est délicate et je ne voudrais pas qu’elle soit prise comme une réaction rétrograde. Le travail qui a été montré est spectaculaire, mais il n’est utile que dans la mesure où il s’inscrit dans un programme scientifique cohérent. N’importe qui peut montrer des multitudes d’images sans que cela n’apporte rien au malade ou à la connaissance scientifique. Si on veut ne pas dilapider l’argent public, ne conviendrait-il pas de recentrer ces malades rares sur les services ou la recherche est organisée ?
Cette remarque n’a rien de rétrograde. Elle confirme au contraire qu’il est indispensable de soutenir des groupes de médecins, chirurgiens, biologistes, chercheurs tels que le GTE ou des réseaux de soins tels que RENATEN au sein desquels nous travaillons de façon multidisciplinaire en bonne entente pour le bien du malade. Ceci permet aussi d’établir en commun des arbres décisionnels et des consensus, dans le but d’éviter les errances diagnostiques et thérapeutiques et diminuer le coût des explorations par le ciblage de celles qui sont essentielles au bilan diagnostique et à l’établissement d’un pronostic.
M. Jean-Daniel SRAER
Est-il possible d’affirmer que des métastases multiples soient entièrement traitées par des molécules quelles qu’elles soient ? Quelle est la place de la radiothérapie dans les métastases hépatiques ? L’une de mes patientes atteinte d’un carcinoïde vient de bénéficier de cette technique appliquée en Hollande avec un bon résultat apparent ?
L’affirmer certainement pas. En cas de monoclonalité des cellules tumorales métastatiques ou lorsque les caractéristiques cellulaires des métastases sont identiques à celles de la tumeur primitive (ce qui est loin d‘être toujours le cas), on pourrait l’imaginer. Il s’agit de la radiothérapie métabolique. Elle permet de réduire les symptômes et dans certains cas on observe une stabilisation voire une réduction tumorale. Cependant des études prospectives avec un nombre suffisant de sujets sont nécessaires afin d’établir la place réelle de ce traitement au sein des autres thérapeutiques.
* Pôle maladies métaboliques, médecine interne et soins de suite, CHU Angers, 4, rue Larrey — 49933 Angers cedex 9, et e-mail : virohmer@chu-angers.fr Tirés-à-part : Professeur Vincent Rohmer, même adresse. Article reçu et accepté le 11 janvier 2010.
Bull. Acad. Natle Méd., 2010, 194, no 1, 97-105, séance du 12 janvier 2010