Résumé
La télémédecine militaire est une forme de médecine coopérative basée sur l’utilisation des technologies de l’information et de la communication qui se met en place progressivement dans le service de santé des armées. Elle n’est qu’un des aspects d’un réseau ou d’un système d’information santé pour les armées. C’est un sous ensemble d’un véritable système de systèmes composé par exemple d’un dossier médical personnalisé, d’un système d’information épidémiologique, de bases de données médico-chirurgicales spécialisées. Les uns et les autres doivent communiquer entre eux pour permettre facilement, aux personnels de santé, des actions de téléconsultation, téléexpertise, téléassistance médicale et chirurgicale. La définition d’un tel système complexe ne peut se faire qu’en liaison étroite avec les armées qui assurent le support technique au niveau de la transmission des informations nécessaires et la maîtrise globale des systèmes d’information et de communication. La télémédecine militaire se distingue des applications civiles essentiellement sur deux plans : la prise en charge initiale du blessé ou du malade (analyse des besoins des personnels para-médicaux et médicaux, transferts d’informations) et la maîtrise complète du domaine santé (en terme de métiers et d’organisation) au sein des forces armées.
Summary
Military telemedicine is a form of collaborative medicine based on the use of communication and information networks. It is more a network of networks than of independent systems. It comprises electronic medical files, epidemiological networks, and surgical and medical databases. Each system must be able to communicate with the others, thereby enabling the development of remote consultation, expertise and assistance. This requires networking between the army, the navy, and the air force communication networks, especially during special operations conducted abroad. We must also develop interoperability with systems in other countries, and with the French civilian health service. This means respecting the general rules governing these networks. The military health network is unique, in that it focuses on battlefield injuries. In addition, the French military health service operates under a single headquarters, governing nurses, paramedics and physicians
Pratique médicale et coopérative, la télémédecine militaire, bien proche de son homologue civile pour en appliquer les règles déontologique et de bonnes pratiques, présente toutefois des particularités que nous allons nous attacher à développer. Des contraintes supplémentaires pèsent sur la télémédecine militaire. La première et non des moindres est l’obligation de se plier à une intégration au fonctionnement de la manœuvre militaire. Ainsi l’utilisation des moyens de communications mis à disposition par le commandement peut interdire l’usage des derniers outils et moyens développés par les industriels civils du domaine. L’intégration aux Systèmes d’Information et de Communication (SIC) des armées, l’emploi de systèmes éprouvés, l’échange d’informations selon un formatage militaire (messages réglementaires, compte rendu de situations sanitaires), le respect des règles d’accès et d’usage des communications militaires (cryptage, horaire de vacations, silence radio…) rendent encore plus complexe la création d’un réseau de télémédecine militaire [1].
Inversement, la télémédecine militaire peut tirer parti des télécommunications hautement sécurisées délivrées par les Armées. L’archivage de données médicales, les circonstances de survenue d’une blessure et d’une maladie doivent être rigoureusement effectués pour la préservation des droits de la personne. La télémédecine doit également prendre en compte l’ensemble de la logistique santé militaire (gestion des stocks, ravitaillement et approvisionnement sanitaire), se fondre à la manœuvre militaire et participer pour la part santé aux opérations militaires. S’y ajoutent aussi les contraintes liées au contexte des missions, à la géographie et au climat des zones d’intervention, à l’environnement hostile. C’est en quelque sorte une véritable capacité santé opérationnelle qui doit être fournie au commandement et aux troupes engagées [2]. Ce sont les spécificités de la télémédecine militaire par rapport aux applications civiles que nous détaillons.
La télémédecine dans la prise en charge globale du militaire
Le continuum médical opérationnel
Il est encore habituel de parler de chaîne santé pour la prise en charge d’un militaire blessé ou malade sur le terrain. Cela sous-entend que l’origine de cette chaîne est la prise en charge du blessé par l’équipe médicale. Les maillons sont assurés par la continuité des soins effectués par les équipes médico-chirurgicales qui se relaient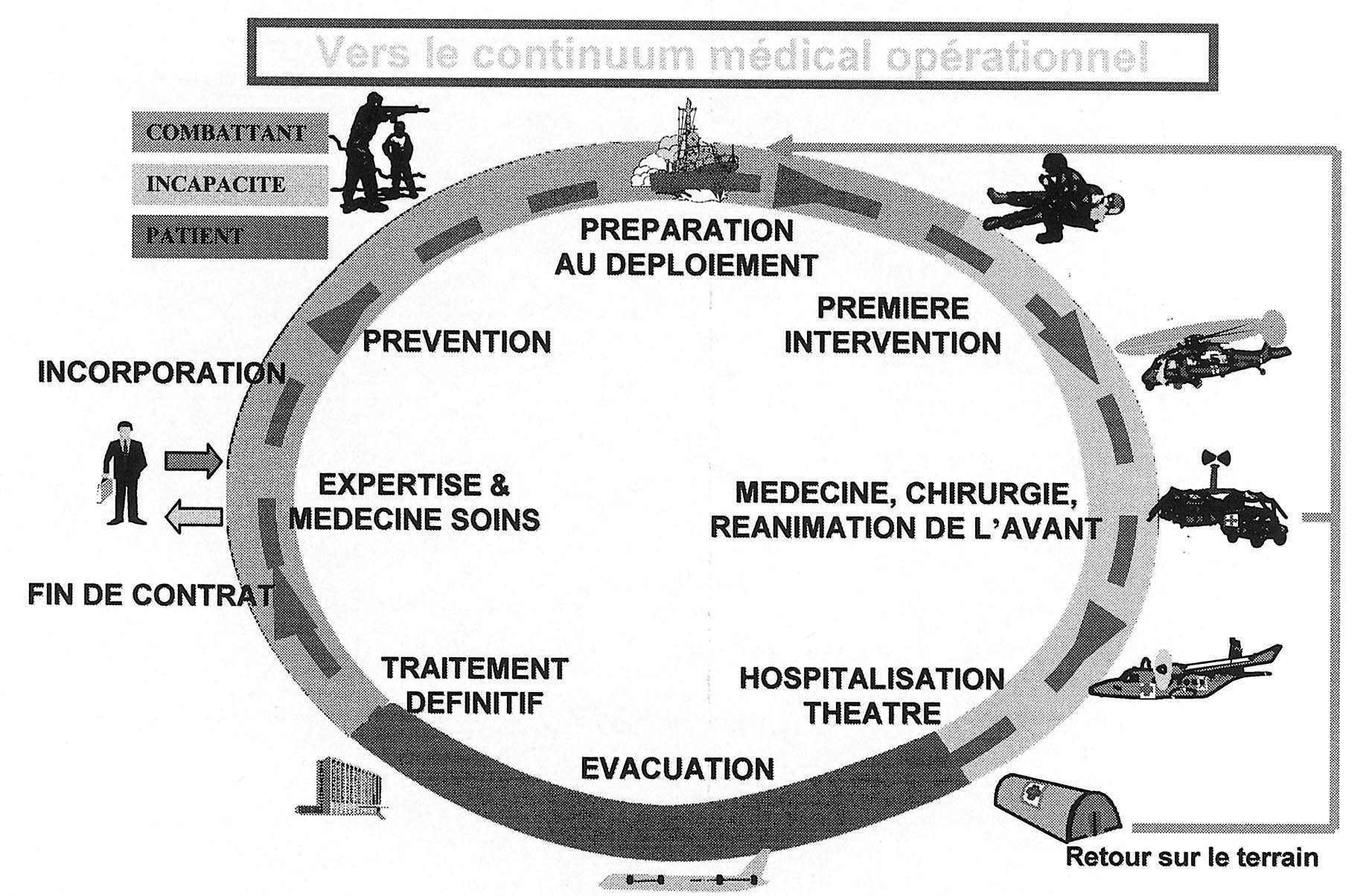
FIG. 1 jusqu’à la cure définitive de la blessure dans les hôpitaux de métropole après évacuation sanitaire. Aujourd’hui à la notion de « chaîne santé », nous préférons le développement du concept de continuum médical opérationnel, véritable boucle de prise en compte de la santé d’un individu, qu’il soit militaire, combattant, blessé sur le théâtre d’opération, patient d’une structure du service de santé des armées (figure 1).
En effet le combattant est avant tout un citoyen, il a une existence, un passé, avant d’être militaire. Sur le plan de la santé, il est essentiel d’avoir accès aux données médicales qui, dans peu de temps seront colligées dans le dossier médical personnel (et ou partagé). Il convient de travailler en interrelation avec les équipes du Ministère de la Santé et d’étudier très précisément l’accès et l’interopérabilité avec le système national du dossier médical partagé ou personnel (DMP) qui se met en place.
Après expertise et engagement dans une armée, pour l’individu vient une phase de formation et d’entraînement. Ainsi, après une médecine d’expertise, c’est une médecine de prévention qui est pratiquée par le médecin d’unité. Des informations sur les performances, des contre-indications éventuelles, l’état général, les vaccinations plus ou moins spécifiques doivent être ajoutées au dossier médical individuel, accessible en totalité ou en partie aux personnels médicaux et paramédicaux inté- grés aux forces.
Pour assurer ce continuum médical opérationnel plusieurs systèmes plus ou moins indépendants sont nécessaires (dossier médical informatisé, fiche médicale de
FIG. 2. — Un système de systèmes intégrant les différentes fonctionnalités. La télémédecine se situe au centre car des liens sont nécessaires avec tous les autres systèmes.
l’avant, système de régulation des évacuations sanitaires, moyens de télémédecine pour les formations sanitaires de campagne, système d’informations hospitalier, système d’information épidémiologique, système de ravitaillement sanitaire…) illustrés sur la figure 2.
Des accès à des informations spécifiques
Les personnels de l’équipe de soins devront avoir accès non seulement à des informations sur le patient mais aussi à des connaissances médicales, voire à des compétences médicales en ayant recours à des experts (télé-expertise, téléconsultation).
Les connaissances peuvent être mises à disposition par un accès à des bases de données, des procédures thérapeutiques. Elles sont alors essentiellement dans un sens montant entre l’opérateur qui est sur le terrain, constituant le demandeur et une structure supérieure qui détient les connaissances. Mais cela ne nécessite pas forcé- ment de transfert d’informations, la base de données pouvant être intégrée dans un système à portée de la main du demandeur (dans un micro-ordinateur portable, un assistant personnel ou tout autre dispositif numérique de recueil d’informations spécialisées facilement accessibles)
Les compétences sont les connaissances spécialisées d’un expert dans son domaine.
Elles sont formulées sous forme d’une demande de renseignements complémentaires à un spécialiste. Il faut alors avoir un échange d’informations montant et descendant entre le demandeur et l’expert. Les transferts peuvent aussi être plus complexes, non limités à la voix et nécessiter des transferts de fichiers (images, paramètres physiologiques…). Dans tous les cas deux conditions essentielles doivent être remplies. Le demandeur doit autant que possible avoir une représentation la plus précise possible du receveur (l’idéal est de le connaître personnellement). Le receveur expert doit quant à lui connaître l’environnement et les missions dans lesquelles se situent le demandeur (connaissance du milieu).
Un Système d’Informations Santé pour les Armées
Dans le cadre du continuum médical opérationnel décrit précédemment sur la figure 1, il existe bien sûr des éléments communs aux différents systèmes. Les données administratives sur la personne en sont un bon exemple. Il n’est pas nécessaire de les réinitialiser lors de chaque utilisation de systèmes présentés sur la figure 2 (militaire, consultant pour une pathologie présentant des symptômes particuliers, ou blessé et nécessitant la création d’un fiche médicale de l’avant). Sous quelles formes techniques prendre en compte ces données ? Les études sont en cours à l’heure actuelle pour définir le meilleur support (carte à puce, technique RFID…).
Quoi qu’il en soit, en dehors du développement de chacun des systèmes dédiés, il convient de raisonner en système de systèmes ou superviseur. Un tel superviseur permettra de créer ou de favoriser les liens et les échanges avec les différents systèmes le composant : système d’information épidémiologique, dossier médical partagé, bases de données spécialisées, système de ravitaillement, système de régulation des évacuations sanitaires, systèmes d’information santé pour le commandement.
Quelle est la base commune minimum à chacun de ces systèmes et sous quelle forme doit-elle exister et être présentée ?
En dehors des armées françaises, il ne faut pas oublier les liens nécessaires avec certains systèmes nationaux (DMP ou réseaux de soins spécialisés) ou internationaux (dans le cas de missions interalliées). L’interopérabilité la plus poussée est absolument essentielle.
Les conditions nécessaires pour une capacité santé intégrée
Cinq domaines doivent être pris en charge systématiquement pour un développement harmonieux et cohérent : les techniques disponibles, les utilisateurs concernés, l’organisation générale de la prise en charge de la santé dans les armées, la doctrine développée par le service de santé français, l’entraînement possible de chacun des acteurs. A l’exemple des temples grecs, chaque domaine ou colonne doit exister, être solide sous peine de déstabiliser l’édification de l’ensemble sous la forme de la capacité santé opérationnelle des combattants. La description des grands traits de chacune de ces colonnes fait l’objet du paragraphe suivant.
Analyse des conditions nécessaires
Les conditions techniques
Tout dépend du point considéré dans le continuum. Ce continuum de la figure 1, peut être séparé en deux zones par une ligne horizontale médiane. La partie supérieure comporte les actions de préparation, de mise en condition santé des combattants engagés dans une opération militaire et le relevage d’un blessé ou d’un malade. La partie inférieure est plus spécifiquement dédiée à la prise en charge d’un blessé puis d’un patient par des moyens d’assistance médicochirurgicale de théâtre ou d’hôpital.
Quels sont les besoins en médecine de l’avant et en relevage de blessés et comment techniquement y répondre ?
C’est pour nous essentiellement le développement d’une fiche médicale de l’avant dont la saisie doit être la plus rapide et la plus facile possible (utilisation d’assistants numériques personnels ou PDA, tablette PC, stylo numérique…). Comment et sous quelles formes saisir et transmettre les données numériques correspondant à des paramètres vitaux [3] ?
Pour l’assistance médico-chirurgicale de théâtre, dès 1995 un système fonctionnait en utilisant une transmission satellitaire entre cinq bâtiments de la Marine et les terres australes et l’Hôpital d’Instruction des Armées de Toulon. Des transferts de fichiers ou de radiographies numérisées furent effectués. Puis sont apparus des transferts de fichiers ou d’images par transmission militaire ou par messageries interne ou Internet. La visio-conférence est devenue possible assurant un dialogue tout en visualisant le champ opératoire entre deux chirurgiens distants par exemple.
Un pas de plus dans l’assistance chirurgicale sera effectué avec les systèmes navigateurs délimitant des zones d’évitement ou d’intérêt couplés à des bras porte-outils.
Un tel équipement est en cours de validation actuellement. On pourrait aussi y associer un pilotage à distance via une transmission satellitaire. Mais il ne faut pas oublier qu’il existe un retard entre le geste et l’image de 750 ms à 1 seconde lié au transfert des informations par la communication satellitaire [4]. Est-ce réalisable ?
Existe-t-il un entraînement possible ? C’est l’objet d’un programme de recherche en cours. Les robots constitueront l’étape ultime de l’assistance. Ils reposent sur un plateau technique complet d’imagerie et d’environnement technique ultra performant et seront plutôt destinés dans quelques années aux hôpitaux de métropole qu’aux antennes chirurgicales de terrain.
Les utilisateurs et leur entraînement
A quel type d’utilisateur le système est-il destiné ? Là encore, l’analyse des besoins spécifiques de l’utilisateur concerné permet de définir le système le plus approprié [1]. C’est souvent cette phase qui est sommairement effectuée ou qui repose plus sur les idées du concepteur que sur une véritable analyse d’une population d’utilisateurs
potentiels. C’est le rôle essentiel de l’équipe de bien prendre en compte cette phase d’analyse des besoins des différents utilisateurs [5].
Dans tous les cas, face aux nouveaux systèmes, une formation s’avère toujours indispensable. Elle doit être systématiquement étudiée, développée et effectuée.
Certains échecs de systèmes mis en place hâtivement peuvent être expliqués par une absence de formation des utilisateurs.
L’organisation et la doctrine
L’organisation de la prise en charge de la santé des combattants sur le terrain est complexe. Un système d’information santé ou un réseau de télémédecine est aussi un système complexe, véritable système de systèmes.
Une des conséquences de la professionnalisation des armées et du service de santé en particulier, est la diminution des ressources en personnels spécialisés que sont les médecins voire les infirmiers pour la prise en charge des blessés sur le terrain. La participation des armées à de nombreuses opérations hors du territoire national et à des missions menées dans un contexte multinational impose de trouver l’adéquation entre compétences humaines et moyens matériels disponibles. La nouvelle donne de la menace nucléaire, radiologique, biologique et chimique (NRBC), l’alternance des phases de combat haute et basse intensité, la multiplication des engagements au sein de coalitions imposent de trouver un format modulable du soutien santé des forces.
Une solution aux différents problèmes rencontrés est fournie par la télémédecine et l’utilisation des technologies de l’information et de la communication.
La télémédecine permet d’envisager une véritable para-médicalisation de la prise en charge initiale d’un blessé. L’infirmier ou l’auxiliaire de santé, en interaction avec son médecin d’unité situé à distance est une solution étudiée. Cela suppose d’étudier les bases de données portées, les transmissions d’information (verbales, visuelles…) et les moyens supports intégrés aux forces se déployant sur le terrain.
Bilan
Des domaines plus avancés que d’autres
L’assistance chirurgicale au sens large a fait l’objet d’un certain nombre de projets en cours de validation elle peut être considérée comme la plus avancée dans le domaine de la médecine de l’avant, car elle est plus médiatique, plus facile à mettre en œuvre au moins dans les niveaux initiaux, plus spécifique au service de santé et menée par des chirurgiens ou des médecins. Quant il s’agit de milieux et environnements hostiles dans lesquels pénètrent les militaires, quant pour transmettre l’information il faut forcément utiliser les systèmes de transmissions des armées avec lesquels on se trouve en opération, ces éléments sont beaucoup moins faciles à cerner et à maîtriser et nécessitent des interactions techniques bien éloignées des actes médico-chirurgicaux…
Le service de santé des armées représente un véritable laboratoire pour la santé publique
En effet, dans le service de santé des armées tous les métiers de la santé sont représentés dans un même système, avec un fonctionnement militaire hiérarchique, sous une même direction.
Il existe alors une véritable maîtrise des aspects ressources humaines, organisation, et financiers.
Par ailleurs, le continuum médical opérationnel prend en compte tous les aspects et domaines de la santé, de l’épidémiologie et de la médecine de prévention à la médecine hospitalière en passant par la prise en charge de pathologies dans des environnements contraignants et hostiles.
Alors, le service de santé des armées peut être considéré comme un véritable laboratoire pour les nouveaux développements sur les systèmes d’information et de communication santé. Il reprendra et s’interfacera aux développements déjà avancés et utilisés en santé publique nationale (DMP, réseaux de santé…). Il peut aussi être un terrain de validation pour de nouveaux développements et concepts (médicalisation et para-médicalisation de la prise en charge des malades et blessés en médecine de l’avant, intégration de systèmes…).
Un pilotage unique
Pour réussir cette place de laboratoire de santé, pour réussir ce système de systèmes [6], une seule équipe projet doit fédérer, piloter, assurer la transversalité des domaines pour développer un système d’information santé pour les armées. C’est actuellement ce qui est mis en place pour assurer cette fonction d’ingénierie de systèmes.
De l’expérience acquise, toute la spécificité d’une telle équipe repose sur l’analyse des besoins en fonction des missions, des utilisateurs directement concernés et de l’environnement et non pas sur la technique. Ce n’est pas la technique ou les nouveautés technologiques qui doivent guider et tirer un tel projet mais bel et bien la raison d’être de la médecine au sens large, la prise en charge d’un malade ou d’un blessé.
Conclusion
L’évolution des missions des forces armées, la recherche de l’adéquation entre les ressources matérielles et humaines a donné à la télémédecine un rôle majeur dans la réponse aux problèmes soulevés par le soutien santé des forces en opérations. En fournissant, à distance et sans délais des conseils d’experts, la télémédecine permet d’assurer la prise en charge totale des militaires blessés ou malades. Elle participe également à rendre l’isolement des personnels soignants moins contraignant. De plus dans un service de santé des armées supervisant tous les aspects de la santé des militaires, elle s’intègre dans un véritable système de systèmes comprenant aussi bien la surveillance épidémiologique que la gestion des évacuations sanitaires, le conseil
au commandement ou le ravitaillement et réapprovisionnement en médicaments et produits de santé. N’oublions pas enfin que le but de notre discipline est centré sur l’homme et que la technique est en périphérie et non au centre de nos préoccupations.
BIBLIOGRAPHIE [1] COMTET G., FEUNTEUN R., MENU J-P. — Propositions pour une approche socio-technique du concept de télémédecine militaire. Médecine & Armées, 2003, 30 , 5.
[2] SHANNON G., NESBITT T., BAKALAR R., KRATOCHWILL E., KVEDAR J., VARGAS L. — Organizational models of telemedicine and regional telemedicinenetworks. Telemedicine Journal and e-health, 2002, 8 , 1, 61-70.
[3] DARCY S., PAVARD B. — Apport de la télétransmission de données multimédia pour la coopération lors de diagnostics médicaux d’urgence.In : Mélier B, Quéinnec Y, editors. Communication et Travail. Toulouse : Octarès, 2000, 1017-76.
[4] THOMPSON J., OTTENSMEYER M., SHERIDAN T. — Human factor in telesurgery : effect of time delay and asynchrony in video and control feedback with local manipulative assistance.
Telemedicine Journal, 1999, special issue : human factors in telemedicine, 5 , 2, 129-37.
[5] RASCHE J. — An introduction to human factors : the CTA experience.
Telemedicine Journal and e-health , 2001, 7 , 2, 119-56.
[6] MENU J-P. Systémique et pensée complexe : enjeux pour l’ergonomie du XXIe siècle. Proceedings of RTO Meeting « Human Factors in the 21st Century » ; cited 2001, RTO-MP-077. Disponible sur URL : http : //www.rta.nato.int/Rdp.asp ?RDP=RTO-MP-077, mai 2002.
DISCUSSION
M. Michel ARSAC
Dans un conflit étendu, en face d’un adversaire techniquement évolué, quel degré de protection pense-t-on atteindre pour conserver ces transmissions complexes et délicates ?
Avec une question récurrente : peut-on placer ces transmissions médicales sous la neutralisation des conventions de la Croix-Rouge ?
Utilisant les canaux de transmissions militaires les informations médicales sont nécessairement cryptées donc protégées. Elles ne peuvent être couvertes par les conventions de Genève ou par les protocoles additionnels sauf si elles émanent d’un bateau hôpital « neutralisé » M. Jean CIVATTE
L’organisation humanitaire FISSA existe-t-elle toujours et est-elle partenaire du service de santé des armées ?
La FISSA n’est pas partenaire du SSA. Elle possède me semble-t-il son propre réseau pour des besoins différents.
M. Jean MINÉ
Le service de santé étant dépendant des systèmes de transmission des différentes armées, comment lui garantir, en toutes circonstances, un accès en fonction de ses besoins, compte tenu d’une possible saturation, notamment en cas de crise ? Qu’en est-il, en la matière, pour les armées du Royaume-Uni, de l’Italie et de l’Espagne, les Etats-Unis et l’Allemagne s’étant engagées comme la France dans la télémédecine ?
En fonction des situations militaires opérationnelles les transmissions ne sont pas forcément prioritaires. L’idéal serait l’établissement d’un réseau de transmissions dédié à la fonction santé, il n’existe pour l’instant ni en France ni à ma connaissance à l’étranger.
M. Georges DAVID
La télémédecine est un système technologique dont nous avons vu, dans cette séance, des applications spécialisées, par exemple à la dermatologie ou à la neuroradiologie. L’application militaire que vous nous avez présentée a la particularité d’intégrer un ensemble de spécialités médicales et chirurgicales et des fonctions non médicales (transport, gestion des approvisionnements, etc.). C’est bien, comme vous l’avez dénommé, un système de systè- mes. Dans une telle configuration où la complexité est poussée à son maximum, on connaît la faiblesse des maillons humains. Une telle complexité implique, pour éviter les défaillances, un entraînement et une adaptation du comportement des différents acteurs. Comment l’assurez-vous ? Est-il possible d’introduire des dispositifs de simulation, tels que ceux qui existent dans l’aviation, pour former à la décision et à la cohésion des équipes placées en situation critique ?
L’objectif est d’utiliser la même stratégie qu’en aéronautique, en utilisant des moyens de formation interactifs allant jusqu’à la simulation. Comme le sous-entend votre question le facteur humain et l’organisation générale prévalent sur l’aspect technologique.
* Institut de Médecine Navale du Service de Santé des Armées (IMNSSA). ** Membre correspondant de l’Académie nationale de médecine. Tirés à part : Médecin chef de service, hors classe, Jean-Pierre MENU, IMNSSA, BP 610, 83800 Toulon Armés. Article reçu et accepté le 6 février 2006.
Bull. Acad. Natle Méd., 2006, 190, no 2, 339-348, séance du 7 février 2006


