Résumé
La médecine et santé au travail a toujours fait partie de la médecine sociale en s’intéressant à une population ciblée, celle qui a une activité professionnelle. La connaissance des maladies professionnelles a, dans de nombreux cas, aidé à la connaissance des risques environnementaux pouvant toucher d’autres parties de la population. C’est le cas de certains cancers, comme ceux qui sont liés aux poussières de bois, à l’amiante, au benzène, ou à des risques liés aux produits chimiques cancérigènes, mutagènes et toxiques pour la reproduction. Une meilleure connaissance des risques engendrés par les résines époxydiques, les ciments, le formaldéhyde, le plomb ou le toluène ou d’autres agents chimiques permettent de mieux comprendre certaines pathologies de la population. La connaissance du mécanisme d’action des troubles musculo-squelettiques dûs au travail répétitif a permis de transmettre l’expérience professionnelle à d’autres domaines ; la reprise prudente et adaptée d’une activité semble être le meilleur traitement de fond. La charge mentale pathologique et ses conséquences en milieu de travail (suicides, dépressions…) conduit à une réflexion beaucoup plus générale sur les relations entre les êtres humains dans notre société. Le travail avec des réseaux multidisciplinaires permet de faire régulièrement le point des connaissances en médecine du travail applicables à la médecine sociale.
Summary
Occupational medicine has always been part of social medicine, but focuses on the part of the population in paid employment. Investigations of occupational diseases have identified several toxic chemicals that can affect other sectors of society: examples include cancers due to sawdust, asbestos, benzene, as well as carcinogens, mutagens and reproductive toxins. Better knowledge of the risks posed by epoxy resins, cements, formaldehyde, lead, toluene and other chemical agents has helped to understand certain diseases in the population. Knowledge of musculoskeletal disorders due to repetitive work has been of help in other areas ; gradual resumption of appropriate activity seems to be the best basic treatment. Studies of mental overload and its consequences in the workplace (suicide, depression, etc.) have implications for human relations in society as a whole. Multidisciplinary networking helps to regularly take stock of findings in occupational medicine that may be applicable to social medicine.
La médecine et santé au travail a toujours fait partie de la médecine sociale en s’intéressant à une population ciblée, celle qui a une activité professionnelle, ce qui représente environ vingt-cinq millions de personnes sur une population de soixantecinq millions. La connaissance des maladies professionnelles a dans de nombreux cas aidé à la compréhension d’affections pouvant toucher les autres populations.
Notre propos sera l’illustration de ces faits à travers plusieurs exemples pris dans nos centres de recherche ou d’expertises, et en premier lieu certains cancers.
Nous nous sommes intéressés depuis les années 1974 aux cancers de l’ethmoïde et des sinus de la face , en soulignant leur fréquence chez les menuisiers ébénistes. Du fait du nombre de cas publiés par de multiples équipes de recherche nous avons obtenu en 1980 la reconnaissance de cette affection comme maladie professionnelle indemnisable en France (tableau 47 des maladies professionnelles indemnisables du régime général de sécurité sociale).
On s’est aperçu assez rapidement qu’il n’y avait pas que les professionnels qui étaient touchés mais aussi les femmes de menuisiers ébénistes et les bricoleurs ne prenant pas de précautions vis-à-vis des poussières de bois de région considérées comme banales et inoffensives par tout un chacun.
La recherche des énergies renouvelables conduit actuellement à utiliser comme source de chauffage de la sciure de bois qui risque d’être respirée régulièrement par certaines personnes.
Des travaux de recherche menés à partir de notre service ayant fait l’objet d’une thèse de Doctorat en biologie et santé, avec l’aide d’une unité INSERM et avec l’aide très active des services d’ORL des CHU de Nantes et Rennes, ont permis d’identifier des marqueurs biologiques spécifiques chez vingt-six patients porteurs d’un adénocarcinome de l’ethmoïde.
On a pu ainsi mettre en évidence l’hypoexpression du gène codant pour la clustérine, glycoprotéine de surface des membranes cellulaires intervenant probablement dans la défense contre les agressions extérieures, dans la régulation du cycle cellulaire, la réparation de l’ADN et l’apoptose ; ce gène est apparenté ainsi à un gène suppresseur de tumeurs ; sa non expression pourrait être liée à la progression de la cellule tumorale.
La deuxième constatation est l’hyperexpression du gène codant pour la galectine S4 dont le rôle est mal connu mais qui pourrait être apparentée à une oncoprotéine.
L’hyperexpression de la galectine S4 sur la membrane cellulaire en ferait un bon marqueur de dépistage par frottis nasal. On peut noter que ce gène est surexprimé dans certains cancers digestifs (colon). Il existe néanmoins de multiples différences entre les anomalies chromosomiques de ces deux types de cancers [1, 2].
Notre étude permet de proposer une ébauche de mécanisme cancérogène par déséquilibre entre fonction oncogène avec hyperexpression du gène codant pour la galectine S4 et fonction anti-oncogène marquée par l’hypoexpression de l’antioncogène codant pour la clustérine.
En dehors de cette étude sur les marqueurs biologiques, d’un point de vue anatomopathologique, Barnes et al. dans une étude descriptive des adénocarcinomes de l’ethmoïde en 1986, ont défini le type intestinal (ITAC) lié à une exposition aux poussières de bois et le type non intestinal [3]. Les adénocarcinomes de type non intestinal ne sont pas liés à une exposition professionnelle. Le type intestinal atteint préférentiellement la cavité nasale ou les sinus paranasaux [4]. Il peut se produire sporadiquement mais plus particulièrement lors d’expositions prolongées aux poussières de bois. Cette analogie entre les aspects anatomo-pathologiques de ces deux types de tumeurs est intéressante à considérer ;
Nous avons cherché à savoir si les sujets atteints de cancers de l’ethmoïde étaient également plus fréquemment atteints de cancers du colon ; notre étude nous a montré la présence d’une forte proportion d’antécédents personnels d’adénocarcinome colique (4 cas sur 26 soit 15 %) et d’adénome colique (3 cas sur 26 soit 12 %) dans notre population, alors que la prévalence dans la population générale en France pour le cancer du colon est de 20 à 30/100 000 (soit 0,2 à 0,3 %) et l’incidence de 60/100 000. Notre taux est significativement plus élevé (p<0,0001) ; ceci doit nous conduire à rechercher un lien avec l’exposition aux poussières de bois ou ses constituants dans la genèse de ces tumeurs du fait des similitudes anatomopathologiques et de certaines similitudes concernant les marqueurs biologiques de ces tumeurs.
D’un autre côté existe-t-il un lien entre exposition aux tumeurs coliques et l’exposition aux poussières de bois ? Peters RK et al. ont publié en 1989 dans la revue
Cancer Research une étude cas-témoin portant sur 147 patients âgés de moins de 45 ans présentant un cancer colorectal. Cette étude confirme un lien entre cancer rectal et exposition aux poussières de bois (OR = 9,4 ; IC 95 % [2,0-44,7]) [5]. Le colon transverse serait mieux protégé par l’effet du péristaltisme qui diminue le temps de contact entre poussières et muqueuse. Dans notre étude, quatre cancers coliques associés ont été retrouvés, ainsi que trois cas de sujets ayant présenté des polypes colorectaux. Ces résultats permettent, si cela se confirme par d’autres études, d’envisager un dépistage précoce de ces deux tumeurs simultanément chez des personnes ayant été exposées à des poussières de bois de façon notable, professionnellement ou non, le dépistage pouvant être peu invasif [1].
On peut citer d’autres cancers professionnels ou favorisés par les conditions de travail qui peuvent menacer l’ensemble de la population.
Les cancers du poumon et les mésothéliomes pleuraux liés à l’exposition à l’amiante et ses conséquences dans la vie de tous les jours.
Le risque professionnel reconnu officiellement depuis le décret du 31 août 1950 (tableaux 30 et 30 bis des maladies professionnelles indemnisables du régime général de sécurité sociale) a été longtemps minoré voire même contesté par certains grands consortiums sur notre continent et outre atlantique en milieu professionnel, et si ce risque n’a été suffisamment pris en compte que trop tardivement dans le monde du travail en raison d’un effet pathogène à bas bruit, et d’un produit qualifié en son temps d’ « irremplaçable techniquement », il est maintenant connu de toute la population [6] ; on ne peut plus acheter ou vendre une maison sans un certificat attestant de l’absence d’amiante ou d’un désamiantage effectif ; on ne grille plus ses tartines sur des grille-pains en amiante comme on le faisait il y a 40 ans ; on supprime la plaque d’amiante de la cheminée ou le vieux produit isolant du grenier, et on ne respire plus dans la rue des fibres d’amiante chaque fois qu’une voiture donne un coup de frein. Les mises en garde effectuées par de nombreux médecins sur ce sujet sont restées trop confidentielles et spécialisées. Nous avons été sollicités dans une grande administration dont les locaux renfermaient beaucoup d’amiante : après des explications difficiles en 1978 aux responsables administratifs du Ministère concerné, un immeuble administratif important a été totalement vidé de son personnel et est resté vide pendant plus de vingt ans : l’autorité incontestable d’un organisme scientifique comme l’Académie aurait facilité les décisions qui étaient très difficiles à prendre à l’époque.
Les leucémies induites par le benzène sont connues et reconnues comme professionnelles depuis longtemps (tableaux 4 et 4 bis des maladies professionnelles indemnisables du régime général de sécurité sociale) et le benzène a pratiquement été chassé des lieux de travail sauf dans l’essence. Sa toxicité a été longtemps ignorée du public et il y a une vingtaine d’années on utilisait dans les classes terminales des lycées du benzène pur en travaux pratiques de chimie organique sans aucune aspiration (des interventions au Ministère de l’Education Nationale ont fait cesser ces pratiques grâce à une circulaire) et j’ai vu à cette époque une femme hospitalisée en médecine interne pour métrorragies graves sur aplasie médullaire, qui régulièrement au fond de sa droguerie transvasait du benzène pur de gros récipients dans des petites bouteilles qu’elle vendait à ses clients pour détacher leurs vêtements ! On ne voit plus en principe ce genre de choses maintenant. Là encore on est passé de la connaissance d’une pathologie professionnelle à une pathologie susceptible d’atteindre tout le monde. Le risque reste pourtant présent dans la population avec certains carburants sans plomb contenant 1 % ou plus de benzène alors qu’il est interdit par ailleurs dans l’industrie mais aussi pour le public à plus de 0,1 % en poids [7].
La constatation d’un plus grand nombre de cancers du sein chez les femmes travaillant de nuit dans les hôpitaux et la relation établie avec le déficit de sécrétion de mélatonine (agissant en diminuant la production d’œstrogène dont on connaît le rôle dans le cancer du sein) chez les personnes exposées la nuit à des lumières permanentes entraînant ce déficit de sécrétion hormonale pose un problème de médecine et santé au travail, intéresse aussi l’ensemble de la population [8]. Une étude très récente trouve un OR de 2,48 (95 % CI 0,62-9,99) concernant les cancers du sein chez des femmes travaillant de nuit en milieu de soins depuis plus de vingt ans [9].
Il en est de même pour la classification de certains produits chimiques en cancérogènes, mutagènes et produits toxiques pour la reproduction ; les multiples études conduites en milieu de travail peuvent avoir d’intéressantes répercussions sur la vie de tous les jours.
En dehors des cancers, on peut citer quelques exemples dans lesquels la connaissance de la pathologie professionnelle a bénéficié à l’ensemble de la population.
Toutes les études sur les troubles de la fertilité en milieu professionnel et sur les perturbateurs endocriniens ont conduit à s’intéresser aussi à la pollution de l’environnement avec ses conséquences sur la fertilité de la population en général [10].
Les effets d’une meilleure connaissance de la toxicité d’un produit utilisé en milieu industriel sur l’analyse de l’environnement de tous les jours.
On peut citer ainsi le formol dont la toxicité est connue depuis longtemps en milieu professionnel (tableau 43 des maladies professionnelles indemnisables du régime général de sécurité sociale) : la classification de ce produit chimique comme cancé- rogène catégorie 1 par le centre international de recherche sur le cancer (CIRC) conduit actuellement à se soucier avec attention de la contamination des habitations fermées, à la maison ou au travail, par des émanations de formol provenant des colles urée-formol ou mélamine-formol utilisées pour coller les bois des meubles domestiques ou pour coller les tapisseries. On est passé de la connaissance d’un risque professionnel à celle d’un risque environnemental qui n’apparaissait pas au premier plan de prime abord [11].
La mise en garde de la population contre les risques liés à des produits dont la toxicité est connue des professionnels mais pas des bricoleurs ou du citoyen.
Les risques liés aux ciments à prise rapide , responsables de brûlures cutanées graves chez des maçons sont maintenant bien connus en médecine et santé au travail mais ignorés des bricoleurs et utilisateurs occasionnels de ciments : ils sont maintenant mis en garde grâce à des affiches publiées et diffusées par les DRASS à la suite d’un rapport que nous avons effectué au Ministère de la santé sur ces risques concernant non seulement les professionnels du ciment mais aussi tout citoyen qui veut construire une terrasse tout seul [12].
Les dermatoses allergiques aux résines époxydiques sont bien connues (tableau 51 des maladies professionnelles indemnisables du régime général de sécurité sociale) dans leur forme simple (eczéma des mains et avant-bras) ou dans leur forme compliquée et grave (dermatites aéroportées) ; nous avons suivi ces types de derma-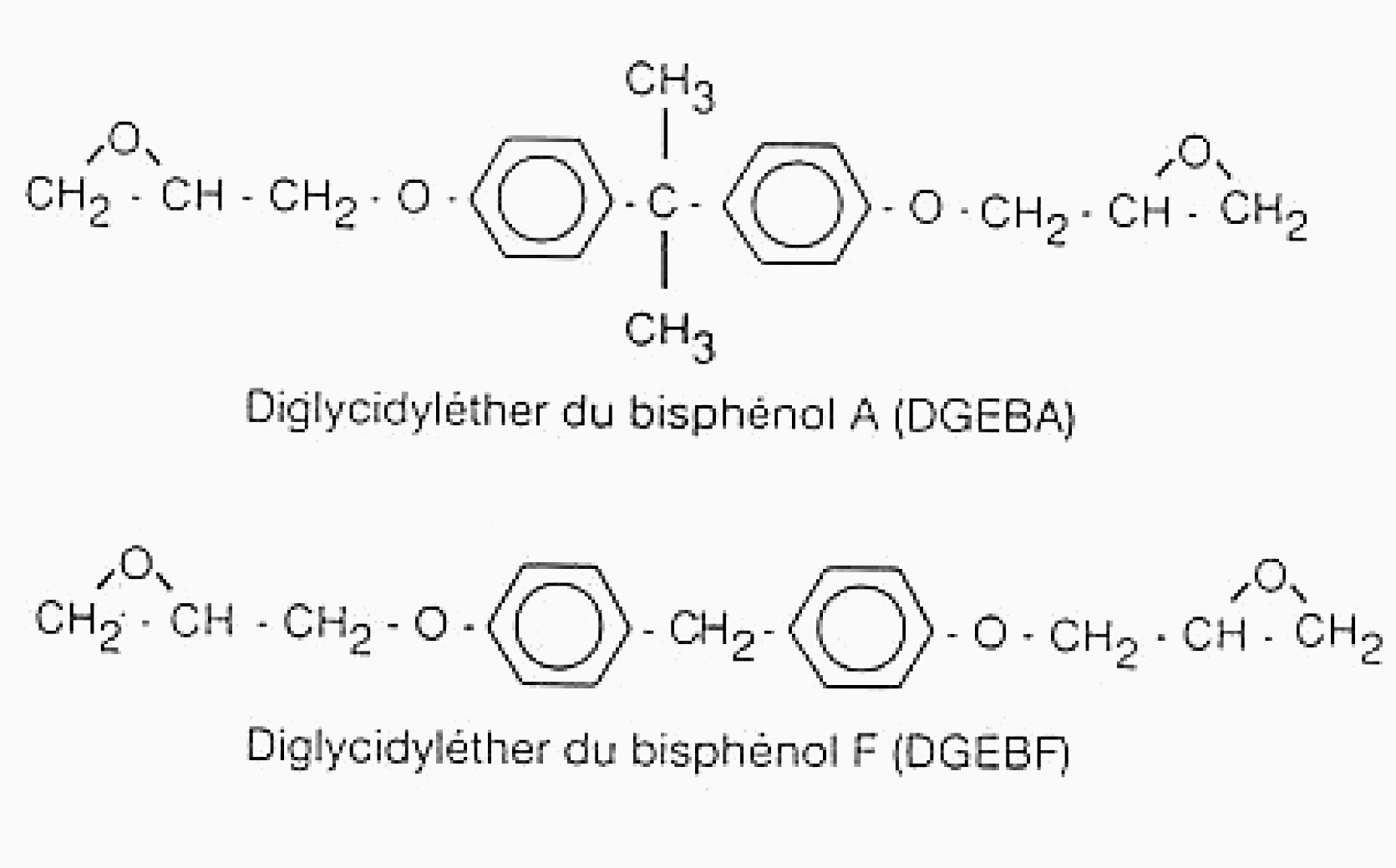

Tableau 1. — Découverte du rôle allergisant important de résines époxydiques de plus faible poids moléculaire (DGEBF) que la résine classique déjà bien connue (DGEBA).
toses chez des salariés de la construction navale ou aéronautique très développée dans notre région et entrepris des travaux de recherche sur les nouvelles molécules de ces résines de plus bas poids moléculaire, donc pénétrant plus facilement sous la peau (DGEBF diglycidyléther de bisphénol F) (tableau 1) ou plus allergisantes en raison de trois ou quatre ponts époxy dans leur formule (triglycidylparaaminophé- nol ou TGPAP et tétraglycidylméthylènedianiline ou TGMDA) (tableau 2) ; de Tableau 2. — découverte du rôle très allergisant de nouvelles molécules de résines époxydiques comportant dans leur formule trois ou quatre ponts époxydiques.
nouveaux tests allergologiques épicutanés ont été mis au point. Une étude récente menée dans notre service a montré que les causes les plus fréquentes actuellement semblaient être l’utilisation de bétons plastiques à base de résines époxydiques utilisés pour faire des sols ou des décorations que des bricoleurs peuvent effectuer eux-mêmes après achat dans des grandes surfaces : on est ainsi passé d’une pathologie professionnelle survenant dans des milieux hautement spécialisés à une pathologie de bricoleur voulant améliorer sa maison [13]. Dans le milieu professionnel spécialisé, ces affections se voient de moins en moins alors qu’elles restent fréquentes chez les intérimaires ne disposant pas de moyens de protection adaptés. Il en est de même des bricoleurs à domicile, qui font du béton époxy mais utilisent aussi des colles et résines diverses à base de résines fortement sensibilisantes.
La révélation de la toxicité de certains agents conservateurs comme le diméthylfumarate dans le REVIDAL (réseau de vigilance en dermato-allergologie) chez des professionnels et des personnes portant des chaussures ou s’asseyant dans des fauteuils ou canapés traités par ces produits ont permis à la population, non seulement au travail mais aussi à la maison, de ne plus avoir d’impressionnantes dermatoses allergiques, parfois si intenses qu’elles ressemblaient à des brûlures [14, 15]. Le produit est maintenant interdit. Il était très utilisé dans des produits industriels provenant d’un pays exportateur.
L’intoxication professionnelle par le plomb est connue depuis l’antiquité (Lucrèce à propos des mineurs de plomb écrivait dans son ouvrage de natura rerum, en évoquant avec ironie les effets de la paralysie pseudo-radiale du saturnisme : « Ne vois-tu pas comme leurs membres tombent ? ». Cette connaissance du saturnisme en milieu professionnel a aidé les pédiatres à explorer par des examens biologiques appropriés des enfants ayant un retard mental anormal dans certains quartiers défavorisés de grandes agglomérations urbaines du monde occidental ; les examens biologiques ont confirmé un lien difficile à établir au départ entre ces troubles cliniques et une intoxication saturnine biologique par le plomb due au léchage par ces enfants d’écailles de peinture au plomb. Nous avons observé des cas de forte imprégnation par le plomb avec des signes cliniques souvent discrets et non spécifiques (HTA, asthénie) chez des personnes qui, du fait de leur profession ou non, effectuaient du décapage au chalumeau de volets anciens peints avec des peintures au plomb). Ces personnes ignoraient totalement le risque et mangeaient sur place avec les mains sales couvertes de poussières de peinture fraîchement décapée [16].
On peut voir également des problèmes collectifs touchant des populations civiles et en même temps des professionnels spécialisés. Nous avons rapporté en 1980 l’histoire suivante qui s’est déroulée en trois épisodes : dans un immeuble de Nantes sont apparus chez de nombreux habitants des céphalées, un état de malaise avec nausées et vomissements ; malgré l’intervention de plusieurs médecins traitants de ces familles et du SAMU, aucune cause précise n’était retrouvée et l’hypothèse émise était un début d’épidémie de grippe. Le deuxième épisode a eu lieu quelques heures après dans deux salles de cinéma très proches avec les mêmes symptômes obligeant à interrompre les séances, et avec intervention du SAMU et des pompiers sans qu’aucune cause ne soit trouvée. Le troisième et dernier épisode a eu lieu dans un égout touchant sept ouvriers chargés de nettoyer une chambre à sable d’égouts avec aspiration du sable pollué. L’intervention du service de pathologie professionnelle a permis de prouver qu’il y avait intoxication par du toluène et du xylène avec des taux atmosphériques de plus de 150 ppm. L’origine était le déversement accidentel, mais soigneusement caché par celui qui avait effectué la fausse manœuvre, de plus de sept-cents litres de ces solvants partis dans les égouts et ayant ainsi cheminé dans les égouts de la ville avec plusieurs épisodes locaux d’intoxications dans les zones de ralentissement [17]. On voit que médecine et santé au travail et médecine des populations sont intriquées.
Le syndrome d’intolérance aux odeurs chimiques (multiple chemical sensitivity) est un syndrome associant de façon variable nausées, vomissements, dyspnée, et céphalées survenant après l’inhalation prolongée et relativement intense d’un produit chimique du type solvant ou irritant acide ou basique. Nous avons publié une centaine de cas à peu près identiques. Ceci peut survenir tant dans des circonstances professionnelles qu’extra professionnelles, souvent sur un terrain prédisposé. La guérison survient après éviction totale des contacts avec les différents produits chimiques non ou mal supportés [18, 19].
Certaines maladies professionnelles comme les troubles musculo-squelettiques ;
rachialgies, sciatiques et cruralgies, les pathologies d’hypersollicitation des épaules (atteinte de la coiffe des rotateurs), des coudes (épicondylites et épitrochléites), tendinites des poignets et des tendons des différents doigts, les pathologies canalaires d’hypersollicitation (syndrome du canal carpien, pathologie du nerf ulnaire dans la gouttière épitrochléo-olécrânienne) représentent environ trente mille affections indemnisées par l’assurance maladie chaque année avec un coût humain et économique considérable pour la collectivité, avec une prise en charge par les cotisations des employeurs, majorées lorsqu’il y a un grand nombre de maladies professionnelles dans une même grande entreprise. Une meilleure connaissance de ces affections permet d’avoir un effet bénéfique sur l’ensemble de la population.
En effet,la connaissance précise des gestes traumatisants, de l’intérêt et de l’importance des pauses faites au bon moment, permettent, en tenant compte aussi du contexte psychologique, de guérir des personnes dont le cas semblait vraiment rebelle au traitement classique par repos, anti-inflammatoires et antalgiques.
L’expérience des centres de traitement de la douleur va totalement dans ce sens pour des personnes qui sont sorties du monde du travail mais dont la réinsertion professionnelle donne des résultats thérapeutiques indéniables [20].
Des études nord américaines effectuées par des rhumatologues et médecins du travail ont montré que le traitement des dorso-lombalgies le plus efficace et le moins coûteux pour la société et pour les caisses d’assurance maladie est l’amélioration des conditions de travail (quand cela est possible) et la reprise rapide d’une activité adaptée au lieu de longs arrêts de travail qui peuvent avoir un effet désastreux à la fois pour l’individu mais aussi pour la société qui assure sa prise en charge [21].
Les suicides et dépressions peuvent être liés à certaines activités professionnelles dans des structures où le facteur humain passe parfois loin derrière le souci de réussite économique et de performance à tous points de vue. Cela représente un grand coût pour l’assurance maladie et la toute récente prise en charge d’un certain nombre de ces maladies comme professionnelles grâce aux comités régionaux de maladies professionnelles illustre bien les liens entre médecine sociale et médecine du travail.
Les médecins du travail ont dénoncé certaines situations catastrophiques mais le problème touche, en fait, toute la société [22, 23].
Peut-on rêver d’un monde où les agressions verbales et dues à des modèles organisationnels où l’être humain n’est plus considéré dans sa dignité soient considérées comme néfastes et répréhensibles à tous les niveaux de la hiérarchie ? Notre expé- rience d’expert nous a montré que cette souffrance mentale n’était pas due obligatoirement à des rapports hiérarchiques de haut vers le bas de l’échelle hiérarchique, mais parfois en sens inverse ou entre personnes de même niveau qui se rendent mutuellement la vie impossible : cela n’est plus de la médecine et santé au travail mais de la médecine sociale qui touche toute la population.
Une bonne actualisation des connaissances dans le domaine des pathologies professionnelles est le fait des réseaux nationaux de vigilance
Citons parmi les réseaux nationaux : le réseau national de vigilance des pathologies professionnelles (RNVPP) [24] subventionné par l’afsset (agence française de sécurité sanitaire de l’environnement et du travail) ; le REVIDAL (réseau de vigilance en dermato-allergologie) [14, 15] subventionné par l’afssaps (association française de sécurité sanitaire des produits de santé) ; le réseau de vigilance des asthmes professionnels et le nouveau réseau d’allergo-vigilance.
Les CRRMP (comités régionaux de reconnaissance des maladies professionnelles) examinent des milliers de cas de maladies professionnelles chaque année et y reconnaissent comme professionnelles de nouvelles maladies : la maladie de Parkinson par exemple a déjà été reconnue plusieurs fois comme professionnelle dans plusieurs centres français chez des agriculteurs ayant utilisé de grandes quantités de certains herbicides comme le Paraquat ou certains organo-phosphorés pendant des années. Ce risque existe aussi pour la population pouvant utiliser régulièrement certains herbicides pour leur propriété.
On passe encore là de la médecine et santé au travail à une médecine de société.
L’apport des travaux des multiples sociétés savantes nationales et régionales dans lesquelles sont débattus des problèmes de médecine et santé au travail et auxquelles nous avons l’honneur d’appartenir peut être une importante contribution aux réflexions de l’Académie.
On peut citer un avis de L’Académie nationale de médecine qui a joué un rôle essentiel dans le fonctionnement des tribunaux du contentieux de l’incapacité : l’avis de l’Académie nationale de médecine a fait jurisprudence sur le fait qu’une surdité par traumatismes sonores répétés ne pouvait pas être mise, même partiellement, sur le compte de la presbyacousie liée à la sénescence, les variations individuelles étant trop importantes et non prévisibles.
Dans certaines instances paritaires de décision sur la prise en charge des maladies professionnelles, le choc des partenaires sociaux entre eux et avec les experts désignés rendent parfois les avis de ces derniers très prudents voire timorés. Il y a là un gros travail à faire qui touche la médecine sociale à partir de la connaissance précise et toujours actualisée de l’Académie en ce qui concerne l’émergence de nouveaux risques en milieu de travail pouvant également viser la population en général, en fournissant des informations scientifiques incontestables et objectives. Il existe des nuisances potentielles qui nécessitent une veille attentive comme les nanoparticules, les micro-fibres et les rayonnements électromagnétiques.
En outre, dans la même problématique médecine et santé au travail — médecine sociale, se pose actuellement un nouveau problème : celui de la formation des médecins généralistes à la toxicologie professionnelle et environnementale, à l’ergonomie et à certaines pathologies professionnelles vues dans leur cabinet alors qu’il y a un très important problème démographique concernant les médecins du travail se traduisant par une forte carence dans cette spécialité, faute de candidats : il faudra probablement revoir une partie de la formation des généralistes dans les facultés de médecine ou dans l’enseignement post-universitaire sur la connaissance de l’essentiel des pathologies professionnelles ou sur la pratique d’ordonnances de prévention proches de l’éducation sanitaire du patient [25, 26]. Les médecins militaires ont déjà donné l’exemple : une formation en médecine et santé au travail est délivrée systématiquement à tous les médecins d’unités qui ont en fait un rôle important à jouer en matière de médecine sociale.
En conclusion, il existe des liens très forts entre médecine du travail et médecine sociale et des mises au point régulières sur la progression des connaissances scientifiques en pathologie professionnelle, s’appuyant sur de multiples réseaux multidisciplinaires, doivent se faire au bénéfice de l’ensemble de la population avec l’aide de l’autorité scientifique de l’Académie.
BIBLIOGRAPHIE [1] Tripodi D. — Facteurs pronostiques et marqueurs tumoraux de l’adénocarcinome de l’ethmoïde Thèse de Doctorat biologie santé Université de Nantes , juillet 2009, président Geraut C.
[2] Tripodi D., Quemener S., Renaudin K. et al. — Gene expression profiling in sinonasal adenocarcinoma.
BMC Med Genomics , 2009, Nov 10, 2 , 65.
[3] Barnes L., Johnson J.T. — Clinical and pathological considerations in the evaluation of major head and neck specimens resected for cancer. Part II. Pathol. Annu., 1986, 21 , 83-l 10.
[4] McKinney C.D., Mills S.E., Franquemont D.W. — Sinonasal intestinal-type adenocarcinoma: immunohistochimical profile and comparison with colonic adenocarcinoma . Mod.
Pathol., 1995, 8, 421-6.
[5] Peters R.K., Garabrant D.H., Yu M.C., Mack T.M. — A case-control study of occupational and dietary factors in colorectal cancer in young men by Subside. Cancer Res. 1989, 49, 5459-5468.
[6] Rolland P., Ducamp S. et al . — Exposition professionnelle à l’amiante et risque de mésothé- liome pleural : enquête cas-témoins en population générale en France (1998-2002)
Archives des maladies professionnelles et de médecine du travail . 2003, 64, (4), 276.
[7] Bensefa-Colas L., Pineau F., Hadengue P., Gennart J.-P., Choudat D., Conso F. — Exposition professionnelle au benzène dans le circuit de distribution des carburants et consé- quences pour la surveillance médicale des employés
Archives des maladies professionnelles et de l’environnement . 2009, 70 (2) , 141 M7 151.
[8] Touitou Y., Swynghedayw B., Philippon J. et al . — La mélatonine, pour quoi faire ?
Discussion Source :
Bulletin de l’Académie nationale de médecine. 2005, vol. 189, no 5, pp. 879 M7 891.
[9] Pesch B., Harth V., Rabstein S. et al. — Night work and breast cancer- results from the german GENICA study
Scand. J. Work Environ. Health , 2009 Dec. 29.
[10] Jegou B., Jouannet P., Spira A. — Troubles de fertilité et environnement
Éditions INSERM et La Découverte 2009, 231 p.
[11] Geraut C., Tripodi D. — Dermatoses professionnelles et aldéhydes
Revue Française d’aller- gologie et d’immunologie clinique 2007, 47 (3), 144-149.
[12] Geraut C. —
Rapport présenté le mardi 3 juillet 2001 au Conseil Supérieur d’Hygiène Publique de France et le 25 septembre 2001 au Conseil Supérieur de Prévention des Risques Professionnels du Ministère de l’Emploi et de la Solidarité sur « les risques liés à l ‘utilisation des ciments » ayant conduit ensuite à la Directive des communautés européennes sur proposition du parlement européen et du conseil du 16/08/2002 concernant la limitation de la mise sur le marché du ciment ou de préparations de ciment contenant plus de 2 ppm de chrome hexavalent.
[13] Geraut C., Tripodi D., Brunet-Courtois B., Leray F., Geraut L. — Occupational dermatitis to epoxydic and phenolic resins. Eur. J. Dermatol ., 2009 May-Jun, 19(3), 205-13.
[14] Barbaud A., Vigan M., Delrous J.L. et al. — membres du groupe REVIDAL Contact allergy to antiseptics : 75 cases analyzed by the dermato-allergovigilance network (REVIDAL) Ann. Dermatol. Venereol., 2005, 132 (12), 962-965.
[15] Vigan M. — Le réseau de vigilance en dermato-allergologie du GERDA REVIDAL : les faits marquants de l’année 2008 Progrès en dermato-allergologie John Libbey Eurotext éd ., 2008 , 310 p., 291-310.
[16] Geraut C., Dupas D., Chabot D. — Histoire d’un saturnisme aigu.
Arch. Mal. Prof., 1996, 57 (6), 450-453.
[17] Geraut C., Dupas D., Touranchet A. — Céphalées et intoxications professionnelles au toluène. Migraines et céphalées SANDOZ éd . 1980, colloque national du 26 avril 1980 du groupement de recherche et d’expérimentation sur les céphalées (GREC) 128 p. 33-38.
[18] Nethercottf, J.R., Davidoff L.L., Curbon B., Abbey H. — Multiple chemical sensitivities syndrome : toward a working case definition. — Arch. Environ. Health , 1993, 48 , 19-26.
[19] Grimmer A. — Le Syndrome d’intolérance aux odeurs chimiques A propos de 30 cas
Thèse de doctorat en Médecine, université de Nantes Pr GERAUT, 1994, 120 p.
[20] Cote P. — La lombalgie professionnelle : son pronostic dépend-il du type du mode de prise en charge ? Arch. Mal. Prof ., 2004, 65 (2, 3) , 198.
[21] Abenhaim L., Rossignol M., Valat J.P. et al . — The role of activity in the therapeutic management of back pain ; report of the International Paris. Task Force on Back Pain.
Spine .
2000, 25 (suppl), 1S-33S.
[22] Hirigoyen M.F. — Malaise dans le travail, harcèlement moral : démêler le vrai du faux
La
Découverte et Syros éd., Paris , 2001, 290 pages.
[23] Grenier-Peze M. et al . — La maltraitance dans les relations de travail. Prise en charge pluridisciplinaire.
Le Concours Médical , 2001, 123 (6) , 2013-2016.
[24] Dupas D., Geraut C. — Bilan 2002 du réseau national de vigilance des pathologies professionnelles : les affections dermatologiques. Arch. Mal. Prof., 2004, 65 (4) , 359-360.
[25] Geraut C. — L’essentiel des pathologies professionnelles.
Ellipses éd ., 1995, 431 p.
[26] Geraut C., Tripodi D. — Les ordonnances de prévention des dermatoses professionnelles :
mise en place et suivi. Revue Française d’allergologie et d’immunologie clinique 2005, 45 (3) , 237-247.
DISCUSSION
M. André VACHERON
Ne pensez-vous que les professions concernées sont très mal informées de certains produits (engrais, pesticides) couramment utilisés, par exemple les viticulteurs exposés aux tumeurs cérébrales induites par les pesticides ?
Les médecins de la mutualité sociale agricole ont créé un réseau national de vigilance sur les effets indésirables des produits phyto-sanitaires chez l’homme dont les résultats seront transmis aux représentants des professions concernées. Concernant les viticulteurs, une surveillance particulière est assurée en particulier sur le risque cancer, sachant que beaucoup ont été exposés à l’arsenic reconnu comme cancérogène.
M. Henry LACCOURREYE
Quelles sont les préventions dans les épitheliomas de l’ethmoïde ?
Il existe une prévention primaire qui consiste à informer tous les professionnels du bois et les apprentis dès le début de l’apprentissage du risque lié aux poussières fines des bois de région . Nous avions effectué cette information dans notre région pendant 3 ans avec des subventions du Ministère de la Santé. La prévention secondaire comprend un dépistage précoce de ces cancers à partir d’un certain âge et après la retraite, comprenant outre la recherche de petits signes nasaux, oculaires ou généraux et à la demande, une rhinoscopie antérieure, voire postérieure et un scanner si nécessaire, parfois complété par une IRM.
M. Yves CHAPUIS
La bouillie bordelaise largement utilisée dans le traitement de la vigne et des arbres fruitiers est-elle toxique au même titre que d’autres produits ?
La bouillie bordelaise actuellement utilisée ne comprend pas d’arsenic et ne paraît pas toxique.
M. Jacques ROUËSSE
Comment explique-t-on la plus grande fréquence des cancers de colon chez les sujets exposés aux poussières de bois ?
L’explication n’est pas très claire : il y a une susceptibilité probable de la paroi du côlon aux poussières de bois avalées, surtout dans les zones où les mouvements coliques sont lents avec un contact prolongé des poussières avec la paroi (colon transverse et rectum) si l’on en croit les études américaines. Certains phénols constituant les tannins des bois ont un pouvoir cancérogène. Il existe aussi des analogies histologiques entre les adénocarcinomes coliques et ethmoïdaux et des points communs avec augmentation de certains oncogènes et diminution de certains anti-oncogènes chez les personnes atteintes.
Bull. Acad. Natle Méd., 2010, 194, nos 4 et 5, 779-791, séance du 27 avril 2010


